|
* НЕРВНАЯ СИСТЕМА *
НЕРВНАЯ СИСТЕМА (systema nervosum) (невр-, неври-, невро-, нейр-, нейро-; греч. neuron жила, сухожилие, волокно, нерв): обеспечивает регуляцию физиологических функций (согласование деятельности различных органов и систем) и протекание психических процессов (комплекс анатомических структур, обеспечивающих индивидуальное приспособление организма к внешней среде и регуляцию деятельности отдельных органов и тканей). Нервная система получает информацию из внешней и внутренней среды, перерабатывает ее и посылает управляющие сигналы к различным органам.
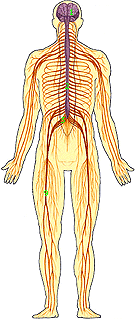 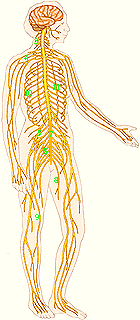 1 - головной мозг; 2 - спинной мозг; 3 - шейное сплетение; 4 - плечевое сплетение; 5 - поясничное сплетение; 6 - крестцовое сплетение; 7 - конский хвост; 8 - запирательный нерв; 9 - бедренный нерв; 10 - межреберные нервы; 9 - симпатический нервный ствол
1 - головной мозг; 2 - спинной мозг; 3 - шейное сплетение; 4 - плечевое сплетение; 5 - поясничное сплетение; 6 - крестцовое сплетение; 7 - конский хвост; 8 - запирательный нерв; 9 - бедренный нерв; 10 - межреберные нервы; 9 - симпатический нервный ствол
Поскольку отдельные компоненты нервной системы человека находятся в головном мозге, спинном мозге и некоторых образованиях периферической нервной системы, то ее можно разделить на три функционально различные части:
1) черепную часть, включающую органы чувств и головной мозг;
2) спинной мозг, имеющий сегментарное строение и являющийся органом, отвечающим за условные рефлексы;
3) автономную (вегетативную) нервную систему, контролирующую непроизвольные функции (подсознательный контроль) органов и тканей.
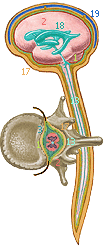
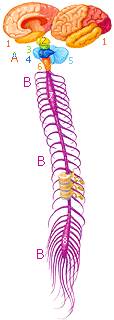 1 - конечный (большой) мозг; 2 - промежуточный мозг; А - область выхода 12 пар черепномозговых нервов (3 - средний мозг; 4 - мост мозга; 5 - мозжечок; 6 - продолговатый мозг); В - спинномозговых нервов 31-32 пары (7 - шейное утолщение спинного мозга (нервные центры верхних конечностей); 8 - поясничное утолщение спинного мозга (нервные центры нижних конечностей))
1 - конечный (большой) мозг; 2 - промежуточный мозг; А - область выхода 12 пар черепномозговых нервов (3 - средний мозг; 4 - мост мозга; 5 - мозжечок; 6 - продолговатый мозг); В - спинномозговых нервов 31-32 пары (7 - шейное утолщение спинного мозга (нервные центры верхних конечностей); 8 - поясничное утолщение спинного мозга (нервные центры нижних конечностей))
Нервную система человека можно подразделить также на центральную (ц.н.с.) и периферическую. К центральной нервной системе относится головной мозг и спинной мозг, к периферической - нервные окончания (двигательные и чувствительные), нервные волокна (соматические (иннервация поперечномышечных волокон), вегетативные (иннервация гладкомышечных волокон), чувствительные (иннервация органов чувств)) (нервные корешки, нервные стволы, нервы, нервные сплетения), нервные узлы (ганглии) (чувствительные и вегетативные). Головной мозг находится в полости черепа, спинной - в позвоночном канале. Нервы, соединенные с головным мозгом и выходящие через отверстия в костях черепа, получили название черепных нервов. Нервы, связанные со спинным мозгом и выходящие из позвоночного канала через межпозвоночные отверстия, именуются спинномозговыми нервами.
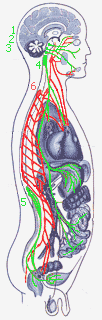 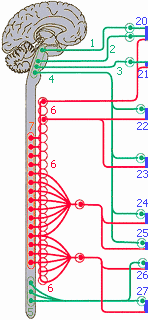 Функциональные части нервной системы (головной, спиной мозг, автономная нервная система). Парасимпатическая система: 1 - глазодвигательный нерв; 2 - лицевой нерв; 3 - языкоглоточный нерв; 4 - блуждающий нерв; 5 - автономная система крестца (крестцовое парасимпатическое ядро спинного мозга); 6 - симпатическая система (симпатический ствол); 7 - симпатическое ядро грудного и поясничного отделов спинного мозга
Функциональные части нервной системы (головной, спиной мозг, автономная нервная система). Парасимпатическая система: 1 - глазодвигательный нерв; 2 - лицевой нерв; 3 - языкоглоточный нерв; 4 - блуждающий нерв; 5 - автономная система крестца (крестцовое парасимпатическое ядро спинного мозга); 6 - симпатическая система (симпатический ствол); 7 - симпатическое ядро грудного и поясничного отделов спинного мозга
20 - глаза (с. - расширение зрачка; пс. - сужение зрачка, слезоточение); 21 - слюнные железы (скудное или обильное слюноотделение); 22 - бронхи (расширение или сужение бронхов, скудное или обильное выделение слизи); 23 - сердце (усиление или торможение деятельности сердца); 24 - органы пищеварения (торможение или усиление продвижения пищи и секреции пищеварительных соков); 25 - кишечник; 26 - анальное отверстие; 27 - мочевой пузырь (накопление или выведение мочи)
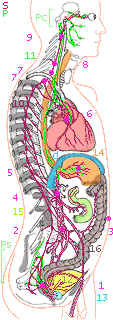 Структура автономной нервной системы: S - симпатическая нервная система (симпатический ствол); P - парасимпатическая (автономная) нервная система (N. vagus) (Рс - краниальная часть, Рs - сакральная часть);
d - Грудная диафрагма (Diaphragma); 1 - Нижнее тазовое сплетение (Plexus
hypogastricus inf.); 2 - Пояснично-крестцовое сплетение (Plexus lumbosacralis);
3 - Пупок; 4 - Солнечное сплетение (Plexus Solaris); 5 - Желудочное сплетение
(Plexus gastricus); 6 - Сердечное сплетение (Plexus cardiacus); 7 - Звездчатый
ганглий (Ganglion stellatum (cervicothoracium)), от которого получают иннервацию
руки; 8 - Шейный отдел пограничного (симпатического) ствола (содержит только три
ганглия); 9 - Верхний шейный ганглион (Ganglion cervicale sup.) для
симпатической иннервации головы; 10 - Пограничный (симпатический) ствол (Truncus
sympatheticus) с ганглиями; 11 - Блуждающий нерв (N. vagus, черепно-мозговой
нерв X, парасимпатическая нервная система); 12 - Мочевой пузырь (Vesica
urinaria); 13 - Предстательная железа; 14 - Пищевод (Oesophagus) со сплетением
блуждающего нерва и желудок; 15 - Тонкая кишка; 16 - Толстая кишка.
Структура автономной нервной системы: S - симпатическая нервная система (симпатический ствол); P - парасимпатическая (автономная) нервная система (N. vagus) (Рс - краниальная часть, Рs - сакральная часть);
d - Грудная диафрагма (Diaphragma); 1 - Нижнее тазовое сплетение (Plexus
hypogastricus inf.); 2 - Пояснично-крестцовое сплетение (Plexus lumbosacralis);
3 - Пупок; 4 - Солнечное сплетение (Plexus Solaris); 5 - Желудочное сплетение
(Plexus gastricus); 6 - Сердечное сплетение (Plexus cardiacus); 7 - Звездчатый
ганглий (Ganglion stellatum (cervicothoracium)), от которого получают иннервацию
руки; 8 - Шейный отдел пограничного (симпатического) ствола (содержит только три
ганглия); 9 - Верхний шейный ганглион (Ganglion cervicale sup.) для
симпатической иннервации головы; 10 - Пограничный (симпатический) ствол (Truncus
sympatheticus) с ганглиями; 11 - Блуждающий нерв (N. vagus, черепно-мозговой
нерв X, парасимпатическая нервная система); 12 - Мочевой пузырь (Vesica
urinaria); 13 - Предстательная железа; 14 - Пищевод (Oesophagus) со сплетением
блуждающего нерва и желудок; 15 - Тонкая кишка; 16 - Толстая кишка.
Всю нервную систему подразделяют также на соматическую и автономную (вегетативную). К соматической нервной системе относят те ее части, которые иннервируют (принимают участие в иннервации) органы опорно-двигательного аппарата (управляют сокращением скелетных (соматических) мышц) и кожу. К автономной (вегетативной, висцеральной) (systema nervosum autonomicum) принадлежат отделы, иннервирующие все внутренние органы, кровеносные и лимфатические сосуды, железы, гладкую и отчасти поперечнополосатую мускулатуру (контролирующие (регулирующие) прочие физиологические функции: согласованность функционирования сердечно-сосудистой, пищеварительной, выделительной систем, желез внутренней и внешней секреции). Вегетативные волокна, особенно симпатические, проводят нервные импульсы значительно медленнее, чем соматические. В то время как отдельные волокна в соматическом нервном стволе изолированы одно от другого миелином, вегетативные волокна такой изоляции не имеют. В связи с этим нервные импульсы в соматическом нерве не переходят с одного волокна на другое и идут строго к объекту иннервации. Импульсы же, идущие по вегетативным волокнам, могут распространяться на рядом лежащие. Поэтому окончательный эффект возбуждения вегетативного нервного волокна бывает весьма диффузным, распространяясь на несколько органов. Важнейшие вегетативные центры располагаются в гипоталамусе, который самым непосредственным образом связан с эмоциональными реакциями. Симпатические центры находятся в задних отделах гипоталамуса, а парасимпатические - в передних. Поэтому эмоции обязательно сопровождаются отчетливыми вегетативными проявлениями.
В автономной системе различают центральный (внутримозговой) отдел, находящийся в составе головного и спинного мозга, и периферический (внемозговой) отдел автономной нервной системы.
Автономную (вегетативную) подразделяют на симпатический и парасимпатический отделы. Симпатический oтдел (pars sympathica) <настраивает> органы на работу (обеспечивает деятельность (функции) организма) в условиях интенсивной внешней деятельности организма (борьба, бегство и т.п.), срочного приспособления к изменившемся условиям внешней среды, а парасимпатический - на работу в условиях внешнего покоя (поглощение пищи, сон и т.п.), восстановления нарушенного равновесия организма, его сил и ресурсов. Парасимпатическая часть (pars parasympathica) вегетативной нервной системы (pars parasympathica; система нервная парасимпатическая) представлена глазодвигательным, лицевым, языкоглоточным, блуждающим нервами и их ядрами, нейронами боковых рогов спинного мозга на уровне II-IV крестцовых сегментов (sII-sIV), а также связанными с ними ганглиями, пре- и постганглионарными волокнами. Можно говорить лишь об относительном преобладании тех или иных вегетативных реакций при эмоциях, поскольку активируются при этом обе системы, но так как преобладание получает какая-то одна, то проявления другой маскируются, подавляются. Примером этого могут служить многочисленные наблюдения - <медвежья болезнь> (резкое усиление перистальтики кишечника при страхе), аффектогенный ступор и т.д. Периферические симпатические и парасимпатические волокна в сплетениях грудной, брюшной и тазовой полостях перемешаны и при иннервировании различных органов в основном выступают в роли антагонистов. Каждый из отделов вегетативной нервной системы относительно автономен и функционирует по принципу рефлексов, запускаемых многочисленными встроенными регуляторными кругами обратной связи и не зависят от произвольного контроля (движений). Автономная нервная система располагает также во внутренних органах и стенках контролируемых сосудов рецепторами, доставляющими через периферические нервные волокна (афферентные волокна) информацию с мест к центральным компонентам системы. Поэтому в автономной нервной системе иногда выделяют нервную систему внутренностных органов (в стенке желудочно-кишечного тракта), которая непосредственно связана с ее симпатической и парасимпатической частями.
Разделение автономной нервной системы на симпатический и парасимпатический отделы основано на четырех различиях:
1. Они берут начало из разных отделов ЦНС: клетки симпатических преганглионарных нейронов относятся к грудному и верхнему поясничному уровням спинного мозга (T1-LII), тогда как парасимпатические принадлежат стволу головного и сакральной части спинного (SII-SIV) мозга. Оба типа спинальных преганглионарных клеток локализуются в боковых рогах спинного мозга.
2. Их периферические ганглии имеют различную анатомическую связь с эффекторным органом: симпатические нервные узлы расположены на некотором расстоянии от эффектора в паравертебральной цепочке или паравертебральных ганглиях, в то время как парасимпатические нервные узлы находятся в непосредственной близости к эффекторным органам (парасимпатические постганглионарные клетки зачастую свободно объединяются небольшими группами на стенке эффекторного органа).
3. Медиаторы, воздействующие на орган-мишень, различны: на симпатических постганглионарных эффекторных синапсах это обычно норадреналин (таким образом адренергический), а на парасимпатических постганглионарных синапсах - ацетилхолин (таким образом холинергический). Однако существуют важные исключения: например, некоторые постганглионарные симпатические волокна являются холинергическими, как в случае симпатического проводящего пути для обеспечения эрекции. Более того, накапливаются данные о существовании неадренергической и нехолинергической вегетативной нейромедиации, где участвуют пептиды, гамма-аминомасляная кислота и другие вещества. И в этом случае в качестве примера подходит эрекция: постганглионарные волокна парасимпатического проводящего пути включают в себя неадренергический и нехолинергический механизмы. В ряде синапсов эти нейротрансмиттеры, то есть вещества, участвующие в передаче сигналов (нейромодуляторы), могут освобождаться наряду с "классическими" нейропередатчиками - имеет место котрансмиссия, или совместная нейромодуляция. Это может происходить в случае возникновения эрекции при совместном освобождении вазоактивного интестинального пептида и ацетилхолина.
4. Симпатический и парасимпатический отделы обычно антагонистически влияют на один и тот же эффекторный орган. Так, активация симпатической системы увеличивает частоту сердечных сокращений, тогда как парасимпатическая активация замедляет ее. Симпатические рефлексы имеют тенденцию к большей генерализации и продолжительности, как при реакции "беги или сражайся", свойственной стрессовым ситуациям. Напротив, парасимпатические реакции проявляют тенденции к более узкой локализации, кратковременности и часто способствуют сохранению энергии тела.
Дополнительно к описанным выше периферическим и спинальным структурам преганглионарные клетки обоих отделов подконтрольны стимулирующим и тормозящим влияниям со стороны автономных центров мозгового ствола (через ретикулоспинальные проводящие пути), гипоталамуса и других отделов мозга.
Таким образом, активация симпатического отдела вегетативной нервной системы
(наши энергозатраты, выброс в кровь гормонов адреналина и норадреналина) характеризуется преобладанием энергозатратных процессов (эрготропные реакции), тогда как активация парасимпатического отдела
(восстановление организма, обновление клеток и работает, как правило, во сне;
пульс падает, а давление повышается) ведет к процессам восстановления и накопления энергии (трофотропные реакции). В ходе пролонгированного гетеросексуального полового акта происходит синхронизация ритмов вегетативного тонуса у обоих участников, а именно с уменьшением значения вегетативного индекса у одного партнера происходит синхронное уменьшение значения вегетативного индекса у другого партнера. В
целом, вегетативное обеспечение оргиастических разрядок у женщин (и вслед за ними у мужчин) может идти по симпатическому и/или парасимпатическому типу. В случае преобладания симпатических влияний (тахикардия на фоне диастолической гипотонии)
человек чувствует себя после интимной близости <уставшим>, <утомленным>,
впадает в прострацию и ничего не может делать, что является результатом преобладания эрготропных (энергозатратных) процессов. Он <поработал> (т. е. затратил <энергию>) и для него характерно потребительское отношение к своему половому партнеру, который во внеинтимных ситуациях оказывается <вечным должником>. Наоборот, в случае преобладания парасимпатических влияний (брадикардия на фоне диастолической гипертонии)
человек после коитуса не устает, а, напротив, восстанавливает силы, экономит
сердечные сокращения и становится настоящим <электровеником>, готовым работать,
бегать, чувствует <прилив сил>, <избыток энергии>, как результат преобладания трофотропных (энергонакопительных) процессов. Он готов <делиться> этим вплоть до полной самоотдачи. Если акт длится до 10-15 минут, у партнеров преобладает симпатическая реакция на оргазм. Но, чем дольше происходит соитие, организм сам перестраивается на парасимпатику просто для того, чтобы поддержать себя, восстановить потраченные силы. В результате оба партнера получают заряд бодрости, силы и духовной близости друг с другом.
Почему так много женщин реагируют на близость с мужчиной требованиями материальной компенсации? Речь не о проститутках, а о женах, любовницах, любимых женщинах, которые постоянно предъявляют свои претензии мужчинам от <вынеси ведро> и <помой посуду> до нового авто или поездки на Багамы. Это симпатики, которые после полового акта только устают и потому, даже неосознанно, требуют компенсацию за проделанную работу. А есть женщины, готовые жить с мужчиной, кормить его, обстирывать, просто растворяться в нем. Это уже парасимпатики, заряженные через секс огромным жизненным потенциалом и готовые им делиться с тем, кто его предоставил. Так что пролонгированный акт - это источник духовной силы, имеющей физиологическую подоплеку.
Как в соматической части нервной системы, так и в автономной (вегетативной) имеются нервные узлы (ганглии). Соматические ганглии - это афферентные спинномозговые узлы либо узлы черепных нервов. От тела клетки составляющих их нейронов отходит один отросток, который затем делится на два. Периферический отросток достигает рецептора, а центральный - чувствительных ядер в центральной нервной системе. Спинномозговые узлы (31 пара) имеют вид утолщений задних корешков спинномозговых нервов. Из чувствительных узлов черепных нервов самым крупным является узел тройничного нерва (около 1 см в поперечнике), а самым маленьким (менее 1 мм) - нижний узел языкоглоточного нерва. Вегетативные (эффекторные) узлы содержат многополюсные нейроны. Дендриты этих клеток не выходят из ганглия, а аксоны достигают иннервирующего органа.
В соответствии с разделением вегетативной нервной системы на симпатическую и парасимпатическую вегетативные узлы также подразделяются на симпатические и парасимпатические. Ресничный, крылонебный, ушной, подъязычный и поднижнечелюстной узлы топографически связаны с тремя ветвями тройничного нерва, а аксоны их нейронов входят в состав соответствующих ветвей глазного, верхнечелюстного и нижнечелюстного нервов. Парасимпатические узлы имеются в стенках полых внутренних органов и располагаются по ходу кровеносных сосудов в толще паренхиматозных органов. Внутриорганные и околоорганные парасимпатические узлы входят в состав вегетативных вокругсосудистых и внутристеночных нервных сплетений. Симпатические вегетативные узлы (ганглии) располагаются либо вдоль позвоночника, образуя правый и левый симпатические стволы, либо входят в состав аортальных предпозвоночных сплетений.
Нервная система образована нервной тканью, а структурной единицей нервной ткани является нервная клетка - нейрон. Скопления тел нейронов формируют серое вещество, а отростки нейронов - белое вещество. В головном мозге серое вещество представлено корой полушарий большого мозга и мозжечка, а также различными ядрами, в спинном мозге - центральным серым веществом. Белое вещество образует ассоциативные, комиссуральные и проекционные проводящие пути. В периферической нервной системы нейроны образуют нервные узлы - ганглии, а отростки нервных клеток - нервные волокна.
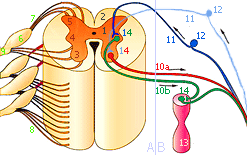 А - центральная нервная система; В - периферическая нервная система; C - соматическая рефлекторная дуга
А - центральная нервная система; В - периферическая нервная система; C - соматическая рефлекторная дуга
1 - серое вещество; 2 - белое вещество; 3 - передние рога; 4 - боковые рога; 5 - задние рога; 6 - спинномозговой (чувствительный) нервный узел; 7 - задние (чувствительные) корешки спинного мозга; 8 - передние (двигательные) корешки спинного мозга; 9 - спинномозговой нерв; 10 - двигательный нейрон (a - рефлекторная дуга на растяжение скелетных мышц; b - вегетативная (автономная) рефлекторная дуга); 11 - чувствительный нейрон; 12 - чувствительный нервный узел; 13 - вегетативный нервный узел; 14 - синапс; 15 - рецептор; 16 - вставочный нейрон; 17 - исполнительный орган
Деятельность нервной системы основана на свойствах нервной ткани - возбудимости и проводимости. Человек реагирует на любое раздражение, идущее из внешней среды, воспринимая его рецепторами - нервными окончаниями (особые клетки или окончания дендритов нейронов), реагирующими возбуждением на изменения внешней или внутренней среды. Рецепторы превращают раздражение в нервный импульс, который направляется в ц.н.с. Эта ответная (стереотипная, автоматическая) реакция организма на раздражение рецепторов, осуществляемая через центральную нервную систему (под управлением нервной системы), называется рефлексом, а путь, который проходит возбуждение в нервной системе, - рефлекторной (рефлексорной) дугой. Часть периферической нервной системы, по которой нервный импульс проходит от рецептора, получила название афферентной (приносящей, центростремительной, чувствительной). Из центральной нервной системы нервный импульс следует по эфферентной (выносящей, центробежной, двигательной или секреторной) части нервной системы и достигает нервного окончания (эффектора), контактирующего с исполнительным органом.
Волокна, передающие информацию от головного мозга к управляемому органу (эфферентные волокна), отличаются четким анатомическим строением и состоят из пре- и постганглионарных нейронов. Клетки преганглионарных нейронов расположены в центральной нервной системе (в случае иннервации полового члена - в спинном мозге), а его аксоны заканчиваются на постганглионарных нервных клетках. Постганглионарные нейроны располагаются за пределами центральной нервной системы и сгруппированы в местах образования автономных нервных ганглиев. Их аксоны заканчиваются на эффекторных органах, например на гладких мышцах, которые они могут возбуждать или тормозить.
Безусловный рефлекс - это врожденная (передающиеся от родителей потомству) адекватная реакция организма на определенные (конкретные) внешние воздействия. Безусловные рефлексы выполняются, в основном, на уровне низших отделов центральной нервной системы: спинного мозга, ствола головного мозга (продолговатый мозг, мост, средний мозг, промежуточный мозг). Благодаря безусловным рефлексам у человека поддерживается постоянство внутренней среды и обеспечивается согласованное функционировние внутренних органов.
На любое внешнее воздействие (звук, свет, кожное раздражение и т.д.) можно выработать на базе безусловного рефлекса условный рефлекс (временную связь), который образуется в процессе жизнедеятельности организма, его индивидуального опыта и являются преимущественно функцией коры больших полушарий. Величина условного рефлекса зависит как от силы безусловного раздражителя, так и от силы условного раздражителя. Условным раздражителем может стать любое внешнее воздействие или внутреннее состояние организма, которое сочетается во времени с безусловным раздражителем. Для того, чтобы выработался условный рефлекс, условный раздражитель должен всегда предшествовать безусловному на несколько секунд. Например, для образования условного пищевого рефлекса на свет экспериментатор должен сопровождать включение света безусловным раздражителем - предъявлением пищи. В результате многократного одновременного сочетания включения света и подачи пищи уже одно включение света будет приводить к выделению слюны.
В процессе адаптации человека и животных к внешней среде изменяется их поведение, следовательно, образуются новые и затормаживаются прежние условные рефлексы. Различают два вида торможения - внутреннее и внешнее. Так, если в момент предъявления выработанного условного раздражителя(например света, сигнализирующего подачу пищи) подействовать сильным внешним раздражителем (громким звуком), то условный раздражитель не вызовет в этом случае выделение желудочного сока, поскольку возникший сильный очаг возбуждения (в височной доле) распространяется на другие участки головного мозга, вызывая процесс торможения. Особенность внешнего торможения заключается в том, что оно наступает сразу же и тормозит протекающие в этот момент физиологические процессы. Внутреннее торможение возникает внутри дуги (нервных структур, участвующих в осуществлении данного) условного рефлекса при неподкреплении условного раздражителя безусловным.
Чувствительное звено рефлекторной дуги находится большей частью вне центральной нервной системы.Чувствительные рецепторы являются специализированными воспринимающими устройствами, в которых начинается активный процесс (возбуждение) под влиянием внешних, а также внутренних раздражителей. Восприятием называется процесс перехода энергии раздражителя в энергию нервного процесса, влияющего на функционирование нервной системы на всех ее уровнях. Центральное звено чувствительного звена рефлекторной дуги обычно расположено в головном или в спинном мозге и содержит большее или меньшее число вставочных нейронов, связанных друг с другом и с другими нейронами посредством синапсов. Как исключение, в центральном звене дуг рефлексов на растяжение скелетных мышц вставочных нейронов нет. Например, если ударить по сухожилию мышцы, то она растягивается и возбуждаются ее рецепторы растяжения, а сама мышца рефлекторно сокращается. В естественных условиях такая реакция мышц на растяжение позволяет, например, автоматически сохранять положение конечности при изменении нагрузки на нее.
Двигательные звенья рефлекторных дуг различны в соматической и вегетативной (автономной) нервной системе. В соматических рефлекторных дугах содержится только один двигательный нейрон, а в вегетативных - два: тело первого лежит в центральной нервной системе, а тело второго - в вегетативном узле.
Контакты между нейронами (межнейрональные связи) получили название синапсов. Существуют синапсы между аксоном одного нейрона и телом или дендритом другого, а также синапсы между аксонами двух нейронов. Отростки нервных клеток (нервные волокна) в различной степени покрыты миелиновыми оболочками. Тонкие пучки нервных волокон окружены периневрием, а нервные корешки, стволы и нервы - эпиневрием.
Периферическая нервная система
В состав периферической нервной системы (периферического отдела нервной системы) входят нервы, отходящие от головного мозга, - черепные нервы (nn. craniales; 12 пар) и от спинного мозга - спинномозговые нервы (nn. spinales; 31 пара), а также нервные клетки, выселившиеся за пределы центральной нервной системы (автономные (вегетативные) нервы).
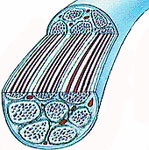
Каждый нерв представляет совокупность отростков нервных клеток. Отдельные группы нервных волокон окружены наружной соединительнотканной оболочкой - периневрий (perineurium). Отростки периневрия проникают между отдельными нервными волокнами, образуя внутреннюю соединительнотканную оболочку, - эндоневрий (endoneurium). Весь нерв окружен соединительной тканью, образующей эпиневрий (epineurium).
В состав нервного волокна входит отросток нервной клетки (осевой цилиндр, аксон), который состоит из расположенных по его длиннику нейрофибрилл, окруженных нейроплазмой. Вокруг осевого цилиндра в одних нервах находится мякотная (миелиновая) оболочка, покрытая снаружи неврилеммой, а в других осевой цилиндр покрыт только неврилеммой.
Волокна первого типа носят название мякотных. Однако мякотная оболочка у них не сплошная, а местами прерывается так называемыми перехватами, в области которых осевой цилиндр покрыт только неврилеммой. Волокна второго типа называются безмякотными.
Мякотные нервные волокна образуют основную массу черепных и спинномозговых нервов. Безмякотные нервные волокна встречаются главным образом в автономной (вегетативной) нервной системе (постганглионарные волокна), а также среди волокон некоторых чувствительных путей (например, болевой чувствительности).
Нервные волокна, входящие в состав нервов, являются отростками морфологически и функционально различных нервных клеток: а) двигательных, лежащих в сером веществе передних столбов спинного мозга или в двигательных ядрах черепных нервов в стволовой части головного мозга; б) чувствительных, образующих спинномозговые узлы (ganglia spinalia) спинномозговых нервов или соответствующие им узлы черепных нервов; в) вегетативных, располагающихся в боковых столбах спинного мозга, в узлах симпатических стволов или в нервных узлах межорганных или внутриорганных автономных сплетений.
Таким образом, нервные волокна подразделяются на двигательные (эфферентные), среди которых выделяются автономные (вегетативные), и чувствительные (афферентные).
Двигательные нервные волокна иннервируют соматические мышцы, в которых они заканчиваются двигательными окончаниями.
Чувствительные нервные волокна начинаются разнообразными рецепторами во всех органах и тканях тела, откуда они несут импульсы в центральную нервную систему.
Волокна автономной (вегетативной) нервной системы (симпатические и парасимпатические) направляются к внутренним органам, кровеносным сосудам, образованиям кожи (волосы, железы), к мышцам и др.
В зависимости от того, какого вида нервные волокна преимущественно входят в состав нерва, различают нервы двигательные, чувствительные, смешанные и автономные (вегетативные). Нервы появляются на поверхности мозга двигательными или чувствительными корешками. При этом двигательные корешки являются аксонами двигательных клеток, находящихся в спинном и головном мозге, а чувствительные - аксонами нервных клеток спинномозговых узлов (или узлов черепных нервов).
В двигательном нерве волокна, не прерываясь, достигают иннервируемого органа.
Чувствительный нерв образуется дистальнее чувствительного (черепного или спинномозгового) узла, так что его волокна, направляющиеся от узла на периферию, являются дендритами заложенных в нем нервных клеток.
Двигательные волокна только прилегают к указанным узлам. К периферии от узлов чувствительные и двигательные волокна образуют смешанный нерв. Направляясь на периферию, смежные нервы соединяются друг с другом, обмениваются волокнами, образуя между собой различной формы петли и аркады. Такого типа соединения, относящиеся к нервам, направляющимся к определнной части тела, носят название нервного сплетения (plexus nervorum). Различают сплетения как соматических, так и вегетативных нервов.
Спинной мозг ( medulla spinalis)
 Передняя поверхность спинного мозга: 1 - продолговатый мозг; 2 - шейное утолщение; 3 - срединная вентральная (передняя) щель; 4 - вентролатеральная (переднебоковая) борозда; 5 - пояснично-крестцовое утолщение; 6 - конус спинного мозга
Передняя поверхность спинного мозга: 1 - продолговатый мозг; 2 - шейное утолщение; 3 - срединная вентральная (передняя) щель; 4 - вентролатеральная (переднебоковая) борозда; 5 - пояснично-крестцовое утолщение; 6 - конус спинного мозга
Спинной мозг - часть центральной нервной системы, расположенная в позвоночном канале. Спинной мозг имеет вид тяжа белого цвета, несколько сплющенного спереди назад в области утолщений и почти круглого в других отделах. В позвоночном канале простирается от уровня нижнего края большого затылочного отверстия до межпозвоночного диска между I и II поясничными позвонками. Вверху спинной мозг переходит в ствол головного мозга, а внизу, постепенно уменьшаясь в диаметре, заканчивается мозговым конусом. У взрослых спинной мозг значительно короче позвоночного канала, его длина варьирует от 40 до 45 см. Шейное утолщение спинного мозга расположено на уровне III шейного и I грудного позвонка; пояснично-крестцовое утолщение находится на уровне Х-XII грудного позвонка. Передняя срединная щель и задняя срединная борозда делят спинной мозг на симметричные половины. На поверхности спинного мозга в местах выхода вентральных (передних) и дорсальных (задних) корешков выявляются две менее глубокие борозды: передняя латеральная и задняя латеральная. Отрезок спинного мозга, соответствующий двум парам корешков (два передних и два задних), называется сегментом (важно помнить о несоответствии уровня расположения сегментов спинного мозга и тел позвонков). Выходящие из сегментов спинного мозга передние и задние корешки объединяются в 31 пару спинномозговых нервов. Передний корешок образован отростками двигательных нейронов ядер передних столбов серого вещества. В состав передних корешков VIII шейного, XII грудного, двух верхних поясничных сегментов наряду с аксонами двигательных соматических нейронов входят нейриты клеток симпатических ядер боковых столбов, а в передние корешки II-IV крестцовых сегментов включаются отростки нейронов парасимпатических ядер латерального промежуточного вещества спинного мозга. Задний корешок представлен центральными отростками ложноуниполярных (чувствительных) клеток, располагающихся в спинномозговом узле. Через серое вещество спинного мозга по всей его длине проходит центральный канал, который, краниально расширяясь, переходит в IV желудочек головного мозга, а в каудальном (хвостовом) отделе мозгового конуса образует терминальный желудочек.
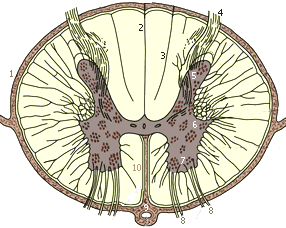 Поперечный разрез спинного мозга: 1 - мягкая оболочка; 2 - дорсолатеральная (задняя) борозда; 3 - промежуточная дорсальная (задняя) борозда; 4 - дорсальный (задний) корешок; 5 - дорсальный (задний) рог; 6 - боковой рог; 7 - вентральный (передний) рог; 8 - вентральный (передний) корешок; 9 - передняя спинальная артерия; 10 - вентральная (передняя) срединная щель
Поперечный разрез спинного мозга: 1 - мягкая оболочка; 2 - дорсолатеральная (задняя) борозда; 3 - промежуточная дорсальная (задняя) борозда; 4 - дорсальный (задний) корешок; 5 - дорсальный (задний) рог; 6 - боковой рог; 7 - вентральный (передний) рог; 8 - вентральный (передний) корешок; 9 - передняя спинальная артерия; 10 - вентральная (передняя) срединная щель
Серое вещество спинного мозга, состоящее преимущественно из тел нервных клеток, находится в центре. На поперечных срезах оно напоминает по форме букву Н или имеет вид <бабочки>, передние, задние и боковые отделы которой образуют рога серого вещества. Передний рог несколько утолщен и расположен вентрально. Задний рог представлен узкой дорсальной частью серого вещества, распространяющегося почти до наружной поверхности спинного мозга. Латеральное промежуточное серое вещество образует боковой рог.
Продольные скопления серого вещества спинного мозга называются столбами. Передний и задний столбы имеются на всем протяжении спинного мозга. Боковой столб несколько короче, он начинается на уровне VIII шейного сегмента и простирается до I-II поясничных сегментов. В столбах серого вещества нервные клетки объединены в более или менее четкие группы-ядра. Вокруг центрального канала располагается центральное студенистое вещество.
Белое вещество занимает периферические отделы спинного мозга и состоит из отростков нервных клеток. Борозды, расположенные на наружной поверхности спинного мозга, делят белое вещество на передний, задний и боковой канатики. Нервные волокна, единые по происхождению и функции, внутри белого вещества объединяются в пучки или тракты, которые имеют четкие границы и занимают определенное положение в канатиках.
В спинном мозге функционируют три системы проводящих путей: ассоциативные (короткие), афферентные (чувствительные) и эфферентные (двигательные). Короткие ассоциативные пучки соединяют между собой сегменты спинного мозга. Чувствительные (восходящие) тракты направляются к центрам головного мозга. Нисходящие (двигательные) тракты обеспечивают связь головного мозга с двигательными центрами спинного мозга.
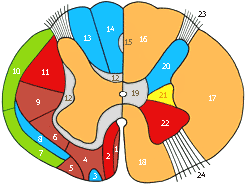 Схематическое изображение поперечного разреза спинного мозга. Слева обозначены проводящие пути, справа - участки серого вещества; одинаковыми цветами обозначены группы проводящих путей и соответствующие им участки серого вещества; синим цветом - чувствительные пути и задний рог, красным - пирамидные пути и передний рог, серым - собственные пучки спинного мозга и промежуточное вещество, зеленым - восходящие пути экстрапирамидной системы, желтым - боковой рог:
Схематическое изображение поперечного разреза спинного мозга. Слева обозначены проводящие пути, справа - участки серого вещества; одинаковыми цветами обозначены группы проводящих путей и соответствующие им участки серого вещества; синим цветом - чувствительные пути и задний рог, красным - пирамидные пути и передний рог, серым - собственные пучки спинного мозга и промежуточное вещество, зеленым - восходящие пути экстрапирамидной системы, желтым - боковой рог:
1 - покрышечно-спинномозговой путь; 2 - передний корково-спинномозговой путь; 3 - передний спиноталамический путь; 4 - преддверно-спинномозговой путь; 5 - оливо-спинномозговой путь; 6 - ретикул-спинномозговой путь: 7 - передний спиномозжечковый путь; 8 - латеральный спиноталамический путь; 9 - красноядерно-спинномозговой путь; 10 - задний спиномозжечковый путь; 11 - латеральный корково-спинномозговой путь; 12 - собственные пучки спинного мозга; 13 - клиновидный пучок; 14 - тонкий пучок; 15 - овальный пучок; 16 - задний канатик; 17 - боковой канатик; 18 - передний канатик: 19 - промежуточное вещество; 20 - задний рог; 21 - боковой рог; 22 - передний рог; 23 - задний корешок; 24 - передний корешок
Вдоль спинного мозга располагаются кровоснабжающие его артерии: непарная передняя спинальная артерия и парная задняя спинальная артерия, которые формируются крупными радикуломедуллярными артериями. Поверхностные артерии спинного мозга связаны между собой многочисленными анастомозами. Венозная кровь от спинного мозга оттекает через поверхностные продольные вены и анастомозы между ними по корешковым венам во внутреннее позвоночное венозное сплетение.
Спинной мозг покрыт плотным чехлом твердой мозговой оболочки, отростки которой, отходящие у каждого межпозвоночного отверстия, покрывают корешок и спинномозговой узел. Пространство между твердой оболочкой и позвонками ( эпидуральное пространство) заполнено венозным сплетением и жировой тканью. Кроме твердой мозговой оболочки спинной мозг покрыт также паутинной и мягкой мозговыми оболочками. Между мягкой мозговой оболочкой и спинным мозгом расположено субарахноидальное пространство спинного мозга, заполненное цереброспинальной жидкостью.
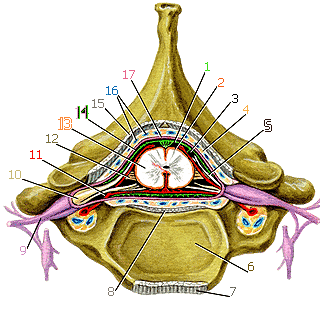 Оболочки спинного мозга (поперечный срез через межпозвоночный хрящ шейного отдела позвоночника): 1 - паутинная оболочка; 2 - мягкая оболочка; 3 - подпаутинное пространство (спинномозговая (цереброспинальная) жидкость); 4 - эпидуральное пространство; 5 - задний корешок; 6 - тело позвонка; 7 - передняя продольная связка; 8 - задняя продольная связка; 9 - спинномозговой нерв; 10 - спинномозговой узел; 11 - передний корешок; 12 - зубчатая связка; 13 - спинной мозг (центральный канал спинного мозга); 14 - субдуральное пространство; 15 - желтая связка; 16 - внутреннее позвоночное венозное сплетение; 17 - твердая оболочка; 18 - желудочки головного мозга (в них образуется спинномозговая жидкость); 19 - венозная кровь в полости твердой оболочки
Оболочки спинного мозга (поперечный срез через межпозвоночный хрящ шейного отдела позвоночника): 1 - паутинная оболочка; 2 - мягкая оболочка; 3 - подпаутинное пространство (спинномозговая (цереброспинальная) жидкость); 4 - эпидуральное пространство; 5 - задний корешок; 6 - тело позвонка; 7 - передняя продольная связка; 8 - задняя продольная связка; 9 - спинномозговой нерв; 10 - спинномозговой узел; 11 - передний корешок; 12 - зубчатая связка; 13 - спинной мозг (центральный канал спинного мозга); 14 - субдуральное пространство; 15 - желтая связка; 16 - внутреннее позвоночное венозное сплетение; 17 - твердая оболочка; 18 - желудочки головного мозга (в них образуется спинномозговая жидкость); 19 - венозная кровь в полости твердой оболочки
Выделяют две основные функции спинного мозга: собственную сегментарно-рефлекторную и проводниковую, обеспечивающую связь между головным мозгом, туловищем, конечностями, внутренними органами и др. По задним корешкам спинного мозга передаются чувствительные сигналы (центростремительные, афферентные), а по передним корешкам - двигательные (центробежные, эфферентные) сигналы.
Собственный сегментарный аппарат спинного мозга состоит из нейронов различного функционального назначения: чувствительных, двигательных (альфа-, гамма-мотонейронов), вегетативных, вставочных (сегментарных и межсегментарных интернейронов). Все они имеют прямые или опосредованные синаптические связи с проводниковыми системами спинного мозга. Нейроны спинного мозга обеспечивают рефлексы на растяжение мышц - миотатические рефлексы. Они являются единственными рефлексами спинного мозга, при которых имеется прямое (без участия вставочных нейронов) управление мотонейронами с помощью сигналов, поступающих по афферентным волокнам от мышечных веретен.
Ретикулярная формация (formatio reticularis; substantia reticularis grisea et alba; ретикулярная субстанция, сетевидная (сетчатая) формация): скопление нейронов, окруженное нервными волокнами (комплекс клеточных и ядерных образований), расположенное в центральных отделах ствола головного мозга и между боковыми и задними рогами верхнего отдела спинного мозга; осуществляет активирующее воздействие на кору большого мозга и контролирует рефлекторную деятельность спинного мозга. Большое количество нервных волокон, пронизывающих ретикулярную формацию в различных направлениях, придает ей вид своеобразной сеточки, что послужило основанием для названия этой структуры.
Вся ретикулярная формация может быть подразделена на каудальный (хвостовой, расположенный ближе к нижней части туловища; мезэнцефалический) и ростральный (таламический) отделы. Каудальный отдел ретикулярной формации определяет диффузную, неспецифическую систему влияний на сравнительно обширные отделы и зоны головного мозга, тогда как ростральный отдел ретикулярной формации - специфическую систему, оказывающую относительно локальные влияния на определенные зоны коры больших полушарий. Диффузность (или специфичность) ретикулярной формации проявляется и в характере модальности нервно-импульсных влияний. Таким образом. ретикулярная формация - это универсальная система, обусловливающая функциональное состояние всех отделов головного мозга и влияющая на все виды нервной деятельности, т.е. ее можно представить как <мозг в мозге>.
Несмотря на многообразие форм влияния ретикулярной формации на деятельность нервной системы, можно выделить два основных направления воздействия ретикулярной формации: ретикулоспинальные влияния и ретикулокортикальные взаимоотношения.
Ретикулоспинальные влияния носят облегчающий или тормозной характер и играют важную роль в координации простых и сложных движений, в реализации влияний психической сферы на осуществление сложной двигательной поведенческой деятельности человека.
Ретикулокортикальные взаимоотношения разноплановы. Из клинической практики известно, что при поражении определенных отделов ствола головного мозга наблюдаются снижение двигательной активности, сонливость, ареактивность, нарушение смены состояний сна и бодрствования, подавление психической деятельности, т.е. снижение активирующих влияний на процессы корковой интеграции. Показано также, что раздражение определенных участков ретикулярной формации вызывает в обширных зонах коры больших полушарий реакцию активации. Эти данные позволили сформулировать концепцию о диффузной, восходящей, активирующей системе ретикулярной формации.
В основе активирующего влияния ретикулярной формации на кору больших полушарий лежит афферентная импульсация от сенсорных систем организма, а также гуморальные влияния (норадреналин, тироксин, регуляторные пептиды и другие специфические физиологически активные вещества, взаимодействующие с нейронами ретикулярной формации).
Долгое время влияние коры на ретикулярную формацию оставалось не изученным, что привело к чрезмерному подчеркиванию влияний ретикулярной формации на кору больших полушарий. Поэтому важным фактором стало установление связей коры больших полушарий с нейронами ретикулярной формации, оказывающими <сдерживающее> модулирующее влияние на функциональное состояние формации.
Нарушения функции ретикулярной формации развиваются главным образом вследствие поражений ее ядер или афферентных и эфферентных связей на различных уровнях, проявляются в виде расстройств движения, нарушений сна, сознания, вегетативной дисфункции.
Позвоночник (columna vertebralis, (спинномозговой, позвоночный) столб, меруданда, брахмаданда, жезл Брахмы)
Часть скелета, состоящая из соединенных между собой позвонков; служит органом опоры и движения туловища, шеи и головы, защищает находящийся в позвоночном канале спинной мозг. У взрослого человека состоит из 32-33 позвонков - 7 шейных, 12 грудных, 5 поясничных, крестца и копчика. Крестец (Os sacrum) образуют 5 сросшихся крестцовых позвонков, а копчик - 3-4 копчиковых. Каждый позвонок состоит из более массивной части (тела позвонка), расположенной кпереди, и дуги. Тела и дуги позвонков формируют позвоночный канал, в котором в шейном и грудном отделах лежит спинной мозг, а в поясничном (начиная со II поясничного позвонка) - корешки спинномозговых нервов. Между дугами позвонков выходят спинномозговые нервы и проходят сосуды. От дуг в стороны отходят поперечные отростки позвонков, кверху и книзу две пары суставных отростков, а от середины в направлении кзади - остистый отросток. Позвоночный канал - канал, образованный совокупностью позвоночных отверстий; сообщается с полостью черепа через большое затылочное отверстие; содержит спинной мозг с оболочками и венозные сплетения.
Послужил образцом для создания жезла Меркурия, две змеи которого символизируют кундалини, или змеиный огонь, готовый подняться по трем каналам, а крылья означают способность сознания подниматься на высшие планы, которую даёт этот огонь.
Спинномозговые нервы
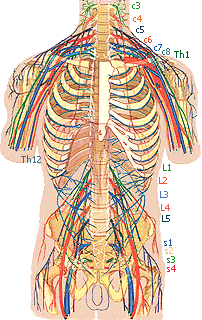
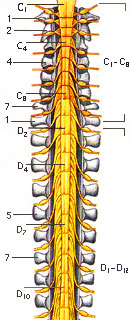
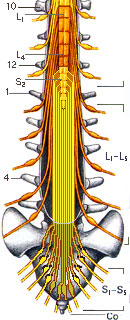
Спинномозговые нервы (nn. spinales) в количестве 31 пары выходят из спинного мозга через регулярные интервалы и формируют 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и различное количество (1-2) копчиковых сегментов (пар нервов):
1) шейные нервы, nn. cervicales (C1-С8), 8 пар;
2) грудные нервы, nn. thoracici (Th1-Th12), 12 пар;
3) поясничные нервы, nn. lumbales (L1-L5), 5 пар;
4) крестцовые нервы, nn. sacrales (S1-S5), 5 nap;
5) копчиковый нерв, n. coccygeus (Co1-Co2), 1 пара, редко две.
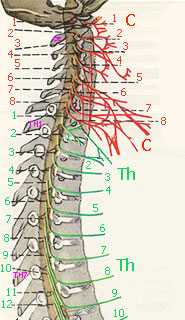
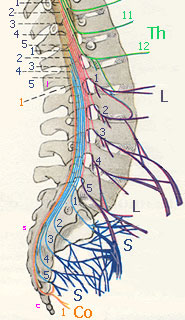
Передние ветви первых четырех шейных спинномозговых нервов (С1-С4) формируют шейное сплетение (иннервация передней поверхности шеи), передние ветви нижних шейных спинномозговых нервов (С5-Т1) формируют плечевое сплетение, иннервирующее верхние конечности, и передние ветви поясничных и крестцовых спинномозговых нервов формируют пояснично-крестцовое сплетение (L1-S4), которое иннервирует тазовые органы, половые органы и нижние конечности.
Границы частей спинного мозга: I - шейная (c), II - грудная (Th(D)), III - поясничная (L), IV - крестцовая (S)
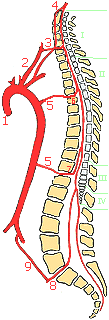
Кровоснабжение: 1 - аорта; 2 - глубокая артерия шеи; 3 - передняя радикуломедуллярная артерия шейного утолщения; 4 - позвоночная артерия; 5 - межреберные артерии; 6 - верхняя дополнительная радикуломедуллярная артерия; 7 - большая передняя радикуломедуллярная артерия; 8 - нижняя дополнительная радикуломедуллярная артерия; 9 - подвздошно-поясничная артерия
  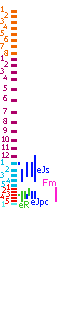
Строение сегментов спинного мозга, позвонков, спинальные половые центры и их отношение к позвоночному столбу (сагиттальный разрез и вид спереди): С - шейные; D (Th) - грудные; L - поясничные; S - крестцовые; Со - копчиковые
Оранжевым и желтым цветом обозначены шейные сегменты (ствол) и шейные позвонки (шахта), фиолетовым и сиреневым - грудные, голубым - поясничные и копчиковые, красным - крестцовые. Римскими цифрами обозначены позвонки позвоночной шахты, арабскими - корешки спинномозговых нервов соответствующих сегментов позвоночного ствола.
Co1 - Plexus coccygeus (копчиковое сплетение); S1-S5, L5 - Plexus sacralis (крестцовое сплетение); L1-L4 - Plexus lumbalis (поясничное сплетение); Th1-Th12 - Rr. ventrales (Nn. intercostales); C5-C8 - Plexus branchialis (плечевое сплетение); C1-C4 - Plexus cervicalis (шейное сплетение)
co - Os coccygis; s - Os sacrum; l - Vertebra lumbalis I; th7 - Vertebra thoracica VII; th1 - Vertebra thoracica I; ce - Vertebra cervicalis II
Разные гипотезы локализации в сегментах: eR - центра эрекции; eJs - симпатического центра эякуляции; eJpc - парасимпатического и соматического центра эякуляции; Fm - центра гиперемии женских половых органов, эрекции клитора и ритмических сокращений влагалища и матки
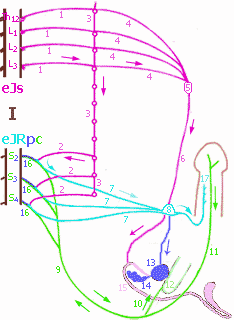 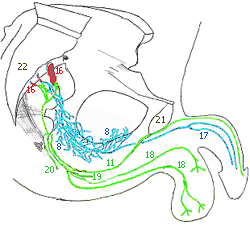
Периферические нервы, участвующие в эрекции и эякуляции. Стрелками обозначено направление нервных импульсов.
I - спинной мозг (medulla spinalis); eJs - сегменты симпатического центра эякуляции (тораколюмбальные симпатические проводящие пути); eJRpc - сегменты парасимпатического и соматического центров эрекции и эякуляции (крестцовые парасимпатические и соматические проводящие пути)
1 - белые соединительные ветви; 2 - серые соединительные ветви; 3 - симпатическая цепочка (симпатический ствол (truncus sympathicus)); 4 - поясничные внутренностные нервы (nn. splanchnici lumbales); 5 - верхнее подчревное сплетение; 6 - подчревный нерв; 7 - тазовые внутренностные (возбуждающие, эрегирующие) нервы (nn. splanchnici pelvini (nn. erigentes)) (содержат парасимпатические и симпатические волокна); 8 - тазовое сплетение (нижнее подчревное сплетение); 9 - половой (срамной) нерв; 10 - мышечная ветвь полового нерва; 11 - дорсальный нерв полового члена; 12 - седалищно-пещеристые и луковично-губчатая мышцы; 13 - предстательная железа; 14 - семенные пузырьки; 15 - семявыносящие протоки; 16 - семенные пузырьки; 17 - семявыносящие протоки; 18 - задние мошоночные нервы (nn. scrotales posterior); 19 - промежностные нервы (nn. perineales); 20 - нижние прямокишечные нервы (rr. rectales inferior); 21 - лобковое срощение (symphysis pubica); 22 - копчик (os coccyges)
Автономная часть нервной системы формирует много мелких сплетений вдоль органов. В определенных местах сплетений находятся скопления нервных клеток (околопозвоночные и интрамуральные ганглии). Передние ветви первых четырех шейных спинномозговых нервов (С1-С4) формируют шейное сплетение (иннервация передней поверхности шеи), передние ветви нижних шейных спинномозговых нервов (С5-Т1) формируют плечевое сплетение, иннервирующее верхние конечности, и передние ветви поясничных и крестцовых спинномозговых нервов формируют пояснично-крестцовое сплетение (L1-S4), которое иннервирует тазовые органы, половые органы и нижние конечности.
Топографически различают:
1) шейное сплетение, plexus cervicalis;
2) плечевое сплетение, plexus brachialis;
3) поясничное сплетение, plexus lumbalis;
4) крестцовое сплетение, plexus sacralis;
5) срамной нерв n. pudendus (срамное сплетение, plexus pudendus);
6) копчиковое сплетение, plexus coccygeus.
Первые два сплетения объединяют в шейно-плечевое сплетение (plexus cervicobrachialis); остальные - в пояснично-крестцовое (plexus lumbosacralis).
Все эти сплетения образуются посредством соединений соответствующих брюшных (передних) ветвей шейных, поясничных и крестцовых спинномозговых нервов в виде петель (ansae).
Шейное и плечевое сплетения образуются в области шеи, поясничное - в поясничной области, крестцовое, срамной нерв и копчиковое сплетение - в полости малого таза. От сплетений отходят ветви, которые направляются к периферии тела и, разветвляясь, иннервируют соответствующие его отделы. Брюшные ветви грудных нервов, которые не образуют сплетений, продолжаются непосредственно на периферию тела, разветвляясь в боковых и передних отделах стенок грудной клетки и живота.
Передние ветви 1-4 спинномозговых нервов делятся на пучки нервных волокон, которые соединяются между собой дугообразными петлями и образуют нервы и ветви шейного сплетения. Мышечные ветви иннервируют глубокие мышцы шеи. Ветви 1, 2, иногда 3 нервов соединяются в шейную петлю (глубокая шейная петля) и иннервируют подподъзычную группу мышц шеи. Кожные - чувствительные нервы (большой ушной нерв, малый затылочный нерв, поперечный нерв шеи и надключичные нервы) иннервируют соответствующие участки кожи. Диафрагмальный нерв (смешанный - содержит двигательные, чувствительные и симпатические волокна) иннервирует диафрагму, а правый - еще частично и печень.
Передние ветви 5-8 шейных нервов, иногда часть волокон 4 шейного и 1 грудного нервов образуют плечевое сплетение. При этом после разделения формируются три коротких нервных ствола, проходящих в межлестничном промежутке шеи. Уже в надключичной области стволы разделяются и в подмышечной ямке вокруг одноименной артерии образуют медиальный, латеральный и задний пучки. Таким образом, в плечевом сплетении можно выделить надключичную и подключичную части. Отходящие от надключичной части короткие ветви плечевого сплетения иннервируют мышцы плечевого пояса, кожу этой области и кожу груди. От подключичной части (от пучков) начинаются длинные ветви плечевого сплетения - кожные и смешанные нервы (мышечно-кожный, срединный, лучевой и локтевой нервы), иннервирующие кожу и мышцы руки.
Поясничные, крестцовые и копчиковый нервы (nn. lumbales, sacrales et coccygeus) как и все вышележащие спинномозговые нервы, отдают по четыре группы ветвей: оболочечные, соединительные, передние и задние. Передние ветви поясничных, крестцовых и копчикового спинномозговых нервов (L1-L5, S1-S5, Co1-Co2) образуют одно общее пояснично-крестцовое сплетение (plexus lumbosacralis). В этом сплетении топографически различают поясничное сплетение (plexus lumbalis; Th12, L1-L4) и крестцовое сплетение (plexus sacralis; L4-L5-Co1). Крестцовое сплетение подразделяют на собственно крестцовое сплетение, срамной нерв (nervus pudendus; S2-S4) и копчиковое сплетение (plexus coccygeus; S4-Со1, Со2).
Соединением пучков нервных волокон передних ветвей 1-3, частично 12 грудного и 4 поясничного нервов образуется поясничное сплетение (plexus lumbalis; Th12, L1-L4). В этом сплетении, как и в шейном, нет стволов, а нервы образуются путем соединения названных пучков нервных волокон в толще поясничных (большой и малой) мышц. Поясничное сплетение располагается впереди поперечных отростков поясничных позвонков, проникая своими петлями между m. quadratus lumborum сзади и m. psoas major спереди, отчасти прободая толщу последней мышцы. Ветви поясничного сплетения иннервируют мышцы и кожу стенок живота, частично наружные половые органы, кожу и мышцы ноги.
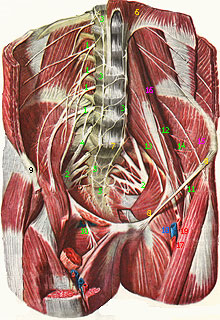
1 - поясничное сплетение (plexus lumbalis); 2 - крестцовое сплетение (plexus sacralis); 3 - симпатический ствол (truncus sympathicus); 4 - пояснично-крестцовый ствол (truncus lumbosacralis); 5 - симпатические узлы крестца (ganglia sympathica sacralia); 6 - диафрагма (diaphragma); 7 - крестцовый мыс (выступающая в таз костная выпуклость на границе между пятым поясничным позвонком и крестцом) (promontorium; сакровертебральный угол); 8 - паховая связка (lig. inguinale); 9 - подвздошная ость передняя верхняя (spina iliaca anterior superior); 10 - запирающий нерв (n. obturatorius); 11 - бедренный нерв (n. femoralis); 12 - бедренная ветвь срамно-бедренного нерва (r. femoralis (n. genitofemoralis)); 13 - срамная ветвь срамно-бедренного нерва (r. genitalis (n. genitofemoralis)); 14 - мышечные ветви от поясничного сплетения к подвздошной мышце (rr. musculares (plexus lumbalis) m. iliacus); 15 - подвздошная мышца (m. iliacus); 16 - большая поясничная мышца (m. psoas major); 17 - бедренная артерия (a. femoralis); 18 - бедренная вена (v. femoralis); 19 - глубокая бедренная артерия (a. profunda femoris)
Передние ветви оставшейся части 4 поясничного нерва, 5 поясничного и крестцовых нервов формируют крестцовое сплетение (plexus sacralis; L4-L3). Передние ветви крестцовых нервов по выходе из тазовых крестцовых отверстий, волокна 4-5 поясничных нервов, объединившиеся в пояснично-крестцовый ствол, образуют на передней поверхности крестца треугольной формы толстую нервную пластинку. Основание треугольника направлено к крестцовым отверстиям, а вершина - в сторону подгрушевидного отверстия и переходит в седалищный нерв (иннервация мышц и кожи ноги), короткие мышечные нервы иннервируют мышцы тазового пояса, а кожные ветви - кожу ягодиц и бедра. Сплетение залегает меньшей своей частью на передней поверхности грушевидной мышцы (m. piriformis) и окружено рыхлой соединительной тканью и лежит под пристеночным листком тазовой фасции; со стороны медиальной его поверхности располагается ряд ветвей внутренних подвздошных сосудов (vasa iliaca interna). Из крестцового сплетения образуются короткие и длинные нервы.
Копчиковое сплетение (plexus coccygeus; S4, S5, Co1, Co2) располагается на передней поверхности сухожильной части копчиквой мышцы (m. coccygeus) и крестцово-остистой связке (lig. sacrospinale), соединяющей боковой край последнего крестцового позвонка и копчика с седалищной остью и разделяющей большое и малое седалищные отверстия. Копчиковое сплетение связано со срамным сплетением и с концевым отделом симпатического ствола. Мышечные ветви копчикового сплетения направляются к копчиквой мышце (m. coccygeus) (копчиковый нерв, n. coccygeus), мышце, поднимающей заднепроходное отверстие (m. levator ani), и передней крестцово-копчиковая мышце (m. sacrococcygeus anterior) (непостоянно). Заднепроходно-копчиковые нервы (nn. anoeoccygei) - несколько (3-5) тонких веточек; следуют по передней поверхности копчиковой мышцы, между ней и мышцей, поднимающей заднепроходное отверстие, и у верхушки копчика, со стороны его латеральной поверхности, проникают в кожу, разветвляясь в области копчика до заднепроходного отверстия.
Вегетативные сплетения, такие как поверхностное и глубокое сердечные сплетения, аортальные - чревное (солнечное), верхнее и нижнее брыжеечные сплетения, располагаются в адвентиции аорты и ее ветвей. Кроме этих имеются сплетения на стенках малого таза - верхнее и нижнее подчревные сплетения, а также внутриорганные сплетения полых органов. В состав вегетативных сплетений входят ганглии и пучки нервных волокон, соединенные между собой.
Каждый спинномозговой нерв (n. spinalis) является смешанным нервом и образуется путем слияния принадлежащих ему двух корешков: чувствительного корешка (заднего корешка, radix dorsalis) и двигательного корешка (переднего корешка, radix ventralis). В центральном направлении каждый корешок связан со спинным мозгом при помоши корешковых нитей (fila radicularia). Задний корешок в области sulcus lateralis posterior связан со спинным мозгом корешковыми нитями заднего корешка (fila radicularia radicis dorsalis); передний корешок в области передней боковой борозды связан со спинным мозгом при посредстве корешковых нитей переднего корешка (fila radicularia radicis centralis).
Задние корешки являются более толстыми и в своем составе содержат спинномозговой узел (ganglion spinale). Исключение составляет первый шейный нерв, у которого передний корешок крупнее заднего. Отсутствует иногда узел в корешке копчикового нерва.
Передние корешки узлов не имеют. В месте образования спинномозговых нервов передние корешки только прилегают к спинномозговым узлам и соединяются с ними при помощи соединительной ткани, залегая большей частью в желобке на медиальной поверхности узлов.
Соединение корешков в спинномозговой нерв происходит латерально от спинномозгового узла.
Корешки спинномозговых нервов проходят вначале в подпаутинном пространстве и окружены непосредственно мягкой мозговой оболочкой. Между передними и задними корешками в полости твердой мозговой оболочки проходит зубчатая связка (tig. denticulatum). Подходя к межпозвоночным отверстиям, корешки плотно покрыты всеми тремя мозговыми оболочками, которые вблизи спинномозгового узла срастаются между собой и продолжаются в соединительное влагалище спинномозгового нерва.
Корешки спинномозговых нервов, располагаясь в подпаутинном пространстве, направляются от спинного мозга к межпозвоночному отверстию следующим образом: 1) корешки верхних шейных нервов располагаются почти горизонтально; 2) корешки нижних шейных нервов идут наискось от спинного мозга вниз, находясь перед вступлением в межпозвоночное отверстие на один позвоно;с ниже от места отхождения из спинного мозга; 3) корешки десяти верхних грудных нервов следуют еще более наклонно вниз и перед вступлением в межпозвоночное отверстие находятся приблизительно на два позвонка ниже своего начала; 4) корешки двух последних грудных нервов и следующих пяти поясничных, пяти крестцовых и одного копчикового нерва направляются вниз вертикально и образуют с одноименными корешками противоположной стороны конский хвост (cauda equina), который находится в полости твердой мозговой оболочки. Отделяясь от конского хвоста, корешки направляются кнаружи и еще в позвоночном канале соединяются в спинномозговой нерв.
Большинство спинномозговых узлов залегает в межпозвоночных отверстиях; нижние поясничные узлы располагаются частично в позвоночном канале; крестцовые узлы, кроме последнего, залегают в позвоночном канале вне твердой мозговой оболочки. Спинномозговой узел копчикового нерва находится внутри полости твердой мозговой оболочки. Корешки спинномозговых нервов и спинномозговые узлы можно изучить после вскрытия позвоночного канала и удаления остатков дуг и суставных отростков.
Все спинномозговые нервы, за исключением первого шейного, пятого крестцового и копчикового нервов, залегают в области межпозвонковых отверстий (foramina intervertebralia); при этом нижние из них, принимающие участие в образовании конского хвоста, находятся также частично и в позвоночном канале. Первый шейный спинномозговой нерв (С1) проходит между затылочной костью и 1 шейным позвонком; восьмой шейный спинномозговой нерв (С8) располагается между VII шейным позвонком и I грудным позвонком; пятый крестцовый и копчиковый нервы выходят через крестцовую щель (hiatus sacralis).
Спинномозговые нервы являются смешанными; каждый из них в дальшейшем по выходе из позвоночного канала проделывает короткий путь и тотчас же делится на вентральную ветвь (ramus ventralis) и дорсальную ветвь (ramus dorsalis), в каждой из которых имеются как двигательные, так и чувствительные волокна. Спинномозговой нерв посредством соединительной ветви (ramus communicans), которую ряд авторов считают третьей ветвью спинномозгового нерва, связан с соответствующим узлом пограничного симпатического ствола или с ним самим.
Соединительных ветвей две: одна из них несет преганглионарные (миелиновые) волокна от клеток боковых рогов спинного мозга; по цвету она более белая и поэтому получает название белой соединительной ветви (эти ветви имеются от восьмого шейного (С8) до второго-третьего поясничного (L2-L3) спинномозговых нервов). Другая соединительная ветвь несет постганглионарные (преимущественно амиелиновые) волокна от узлов симпатического ствола (truncus sympathicus) в спинномозговой нерв; она более темная и называется серой соединительной ветвью.
От спинномозгового нерва отходит ветвь к твердой оболочке спинного мозга - ветвь мозговой оболочки (r. meningeus), которая содержит в своем составе и симпатические волокна. R. meningeus носит еще название возвратного нерва, так как она возвращается в позвоночный канал через межпозвоночное отверстие. Здесь нерв делится на две ветви: более крупную, идущую по передней стенке канала в краниальном (ближе к черепу, верхнему концу тела) направлении, и более мелкую, идущую в каудальном (ближе к хвосту, нижней части тела) направлении; каждая из них соединяется как с ветвями соседних ветвей мозговой оболочки, так и с ветвями противоположной стороны. В результате этого образуется переднее сплетение мозговой оболочки (plexus meningeus anterior). Подобные отношения имеются и на задней стенке позвоночного канала, где образуется заднее сплетение мозговой оболочки (plexus meningeus posterior). Эти сплетения посылают веточки к надкостнице, костям, оболочкам спинного мозга, венозным позвоночным сплетениям, а также к артериям позвоночного канала. В области шеи спинномозговые нервы принимают участие в образовании позвоночного сплетения (plexus vertebralis) вокруг позвоночной артерии (a. vertebralis).
Спинные (дорсальные, задние) ветви спинномозговых нервов (rr. dorsales nn. spinalium), за исключением двух верхних шейных нервов, значительно тоньше брюшных. Все спинные ветви от места отхождения их, у латеральной поверхности верхних и нижних суставных отростков, направляются назад между поперечными отростками позвонков, а в области крестцовой кости проходят через задние крестцовые отверстия.
Каждая спинная ветвь делится на медиальную ветвь (r. medialis) и на боковую ветвь (r. lateralis). В обеих ветвях проходят чувствительные и двигательные волокна. Концевые разветвления спинных ветвей распределяются в коже всех дорсальных областей туловища, от затылка до седалищной области, в длинных и коротких мышцах спины и в мышцах затылка.
Брюшные (вентральные, передние) ветви спинномозговых нервов (rr. ventrales nn. spinalium) толще спинных, за исключением двух первых шейных нервов, где имеются обратные отношения.
Брюшные (передние) ветви, за исключением грудных нервов, вблизи позвоночного столба широко соединяются между собой и образуют сплетения (plexus). Из брюшных ветвей грудных нервов принимают участие в сплетениях ветви от Th1 и Th2 иногда Th3 (плечевое сплетение) и от Th12 (поясничное сплетение). Но эти ветви только частично вступают в сплетения.
Поясничные нервы
Поясничные нервы (nn. lumbales; L1-L5) в количестве пяти, образуются относительно длинными спинномозговыми корешками, которые идут в позвоночном канале почти в вертикальном направлении. Передние и задние корешки, соединяясь в спинномозговые нервы, выходят из позвоночного канала через соответствующее межпозвоночное отверстие так, что первый поясничный нерв (L1) располагается между I и II поясничными позвонками, а пятый (L5) - между V поясничным позвонком и основанием крестцовой кости. Каждый поясничный спинномозговой нерв, как и другие спинномозговые нервы, отдает: ветвь мозговой оболочки, соединительную ветвь, спинную дорсальную ветвь и брюшную (вентральную) ветвь.
Ветви мозговых оболочек (rr. meningei) к оболочкам спинного мозга.
Соединительные ветви (rr. communicantes) к симпатическому стволу.
Спинные (дорсальные) ветви (rr. dorsales), располагаясь между поперечными отростками поясничных позвонков, направляются дорсально, и вскоре каждая из них делится на две ветви - медиальную ветвь (r. medialis) и боковую (латеральную) ветвь (r. lateralis), которые иннервируют собственные мышцы спины и кожу поясничной и седалищной областей.
Спинные (дорсальные) ветви двух нижних поясничных нервов (L4-L5) иннервируют только мышцы.
а) Медиальные ветви (rr. mediates), более слабые, чем латеральные, разветвляются в m. multifidus и в поясничной части m. interspinalis.
б) Боковые (латеральные) ветви (rr. laterales) разветвляются рядом своих стволиков в поясничных частях m. sacrospinalis и mm. intertransversarii и более толстыми стволиками - в коже.
При этом боковые (латеральные) кожные ветви задних ветвей трех верхних поясничных нервов (L1, L2, L3), пройдя через толщу указанных мышц и грудо-поясничную фасцию и спускаясь ниже гребня подвздошной кости, разветвляются в коже ягодичной области. Они называются верхними нервами ягодиц (nn. clunium superiores). На своем пути они соединяются между собой и достигают кожи области большого вертела.
Брюшные (вентральные) ветви (rr. ventrales) увеличиваются в диаметре от первой до пятой. Они значительно толще вентральных ветвей шейных и грудных нервов. Отойдя от стволов поясничных спинномозговых нервов, брюшные ветви первого (L1), второго (L2), третьего (L3) и большей, верхней части четвертого (L4) поясничных нервов, а также часть брюшной ветви подреберного нерва (п. subcostalis; Th12), соединяясь одна с другой в виде трех поясничных петель, образуют поясничное сплетение (plexus lumbalis), которое вместе с нижележащим крестцовым сплетением (plexus sacralis) формирует пояснично-крестцовое сплетение (plexus lumbosacralis). Связью между обоими сплетениями является пояснично-крестцовый ствол (truncus lumbosacralis), который образуется соединением нижней части вентральной ветви четвертого (L4) и верхней части вентральной ветви пятого (L5) поясничных нервов. Спускаясь в малый таз, пояснично-крестцовый ствол участвует в образовании крестцового сплетения.
Ветви поясничного сплетения
Мышечные ветви отходят еще до образования собственно поясничного сплетения от передних ветвей первого-четвертого поясничных нервов (L1-L4) к межпоперечным поясничным мышцам (mm. intertransversarii lumborum), от передних ветвей двенадцатого грудного и первого-третьего поясничных нервов (Th12, L1-L3) к квадратной поясничной мышце (m. quadratus lumborum), от передних ветвей двенадцатого грудного и первого-четвертого поясничных нервов (Th12, L1-L4) к большой поясничной мышце (m. psoas major) и от передних ветвей первого и второго поясничных нервов (L1, L2) к малой поясничной мышце (m. psoas minor).
Подвздошно-подчревный нерв
Подвздошно-подчревный нерв (n. iliohypogastricus; Th12, L1), образуется из двенадцатого грудного и брюшной (вентральной) ветви первого поясничного нервов. Прободая верхнебоковой участок большой поясничной мышцы (m. psoas major), он переходит на переднюю поверхность квадратной поясничной мышцы (m. quadratus lumborum), располагаясь в этом месте между ней и почкой. Далее нерв идет сверху вниз и сзади наперед и, не дойдя до гребня подвздошной кости, прободает толщу поперечной брюшной мышцы (m. transversum abdominis), следует между ней и внутренней косой мышцей живота (m. obliquus internus abdominis), а затем между обеими косыми мышцами живота (mm. obliqui abdominis).
В области глубокого кольца пахового канала нерв прободает внутреннюю косую мышцу, а затем апоневроз наружной косой мышцы живота и, направляясь далее к области поверхностного кольца пахового канала, разветвляется в коже нижней части живота, выше симфиза.
Ветви подвздошно-подчревного нерва
а) Мышечные ветви следуют к поперечной брюшной мышце (m. transversus abdominis) и внутренней косой мышце живота (m. obliquus internus abdominis).
б) Боковая {латеральная) кожная ветвь (r. cutaneus lateralis) отходит от основного ствола на середине гребня подвздошной кости, прободает обе косые мышцы живота и разветвляется в коже верхней латеральной области бедра, где может соединиться с боковой кожной ветвью двенадцатого грудного нерва.
в) Передняя кожная ветвь (r. cutaneus anterior) является продолжением основного ствола, прободает апоневроз наружной косой мышцы и разветвляется в коже над лобком.
Подвздошно-паховый нерв
Подвздошно-паховый нерв (n. iliuinguinalis; L1), располагается под подвздошно-подчревным нервом и идет почти параллельно с ним. Выйдя из-под латерального края m. psoas major, он проходит по поверхности квадратной поясничной мышцы (m. quadratus lumborum); далее нерв прободает поперечную брюшную мышцу (m. transversus abdominis) и, располагаясь между ней и внутренней косой мышцей живота (m. obliquus internus abdominis), следует к поверхностному кольцу пахового канала. Пройдя через апоневроз наружной косой мышцы в области поверхностного отверстия пахового канала, где он прилежит к передне-внутренней поверхности семенного канатика или круглой связки матки, нерв разветвляется в коже области лобка, мошонки (больших срамных губ у женщин) и пахового сгиба.
Располагаясь между указанными мышцами, подвздошно-паховый нерв образует соединение с подвздошно-подчревным нервом.
Ветви подвздошно-пахового нерва
а) Мышечные ветви иннервируют нижние участки поперечной брюшной мышцы (m. transversus abdominis), внутренней косой мышцы живота (m. obliquus internus abdominis) и наружной косой мышцы живота (m. obliquus externus abdominis).
в) Передние мошоночные нервы, nn. scrotales anteriores (передние губные нервы, nn. labiates anteriores), идут к коже корня полового члена, передних отделов мошонки (верхних отделов больших срамных губ у женщин). Эти ветви могут соединяться с ветвями полово-бедренного нерва (r. genitalis n. genitofemoralis).
б) Кожные ветви разветвляются в коже лобка и верхнего участка внутренней поверхности бедра, а также в паховой области.
Полово-бедренный нерв
Полово-бедренный нерв (n. genitofemoralis; L1, L2), проходит через толщу большой поясничной мышцы (m. psoas major) на ее переднюю поверхность, располагаясь позади мочеточника, направляясь к паховой области. В толще мышцы или по выходе из нее нерв делится на две ветви - бедренную ветвь и половую ветвь.
а) Бедренная ветвь (r. femoralis), располагаясь кнаружи и кзади от наружных подвздошных сосудов (vasa iliaca externa) идет вначале позади подвздошной фасции, а затем впереди нее и следует в венозную лакуну (lacuna vasorum), которую она проходит, залегая кнаружи и кпереди от бедренной артерии. Далее она прободает широкую фасцию бедра в области fascia cribrosa hiatus sapheni и разветвляется в коже этого участка. Некоторые ее ветви подходят под паховую связку и, прободая широкую фасцию бедра, распределяются в коже области бедренного треугольника. Бедренная ветвь полово-бедренного нерва может соединяться с передними кожными ветвями бедренного нерва (rr. cutanei anteriores n. femoralis), с подвздошно-паховым нервом (n. iliuinguinalis).
б) Половая ветвь (r. genitalis) располагается на передней поверхности большой поясничной мышцы (m. psoas major), медиальнее предыдущего, но также кнаружи от наружных подвздошных сосудов; направляется вниз, проникает в паховый канал и, следуя к его поверхностному кольцу, выходит вместе с семенным канатиком (или круглой связкой матки у женщин). Направляясь далее в мошонку, она посылает веточки к мышцу, поднимающую яичко (m. cremaster), коже мошонки и к мясистой оболочке мошонки (tunica dartos), а также к верхним участкам медиальной поверхности бедра; у женщин она посылает стволики к круглой связке матки, коже области поверхностного кольца пахового канала и больших срамных губ. Эта ветвь может соединяться с бедренной ветвью.
Крестцовые нервы
Крестцовые нервы (nn. sacrales; S1-S5) в количестве пяти образуются наиболее длинными спинномозговыми корешками и, следуя вертикально вниз в поясничном и крестцовом отделах позвоночного канала, уже в самом канале разделяются на свои основные ветви: оболочечные (rr. meningei), соединительные (rr. communicantes), спинные (дорсальные) ветви (rr. dorsales) и брюшные (вентральные) ветви (rr. ventrales).
Спинные (дорсальные) ветви (rr. dorsales) выходят из крестцового канала через спинные крестцовые отверстия; исключение составляет задняя ветвь пятого крестцового нерва, которая выходит вместе с спинной (дорсальной) ветвью копчикового нерва через сакральное отверстие (hiatus sacralis). Спинные (дорсальные) ветви крестцовых нервов, которые значительно тоньше брюшных (вентральных), делятся на медиальные и латеральные ветви; при этом латеральные ветви имеют только первые три дорсальные ветви крестцовых нервов (S1-S3).
а) Медиальные ветви (rr. mediates), короткие и тонкие. На дорсальной поверхности крестцовой кости они соединяются между собой и со спинной (дорсальной) ветвью копчикового нерва, образуя сплетение, лежащее в области крестцово-подвздошного сочленения и верхних отделов крестцово-бугорной связки. Его стволики иннервируют суставную сумку этого сочленения, близлежащие связки, крестцовый отдел многораздельного нерва (нерва мышцы, расположенная на задней поверхности позвоночника и вращающей его) (n. multifidus, преимущественно Si), а также кожу области крестца и отчасти копчика.
б) Боковые (латеральные) ветви (rr. laterales) имеются только у трех верхних задних ветвей крестцовых нервов; они значительно длиннее медиальных, прободают у латерального края крестцовой кости большой ягодничной мышцы (m. gluteus maximus), разветвляются в коже этой области и называются средними нервами ягодиц (nn. clunium medii).
Брюшные (вентральные) ветви
Брюшные (вентральные) ветви (rr. ventrales) выходят из крестцового канала через тазовые крестцовые отверстия; они уменьшаются в диаметре от первой до пятой. Нижняя, меньшая, часть вентральной ветви четвертого поясничного нерва (L4) и вентральные ветви пятого поясничного нерва (L5), первого крестцового (S1), второго крестцового (S2) и верхняя часть вентральной ветви третьего крестцового нерва (S3), соединяясь между собой посредством четырех петель, образуют крестцовое сплетение (plexus sacralis). При этом указанная часть четвертого поясничного нерва, соединяясь с пятым поясничным нервом, образует пояснично-крестцовый ствол (truncus lumbosacralis). Это довольно толстый нервный пучок, который переходит на соединение с первым крестцовым нервом через linea terminalis в полость малого таза, располагаясь медиальнее внутренней подвздошной артерии (a. iliaca interna).
Срамной нерв
Срамной (половой) нерв (n. pudendus (pudendalis); срамное сплетение, plexus pudendus; S1-S4) представляет собой каудальный (хвостовой) отдел крестцового сплетения (начало: plexus sacralis) и связан с ним несколькими ветвями. Нерв лежит под нижним краем грушевидной мышцы на передней поверхности копчиковой мышцы; по его передней поверхности проходят в продольном направлении латеральные крестцовые сосуды (vasa sacralia lateralia).
Срамной нерв связан с крестцовым сплетением и нижележащим копчиковым сплетением, а также несколькими нервными стволиками с вегетативным нервным сплетением (нижним) подчревным сплетением (plexus hypogastricus (inferior)). Своими ветвями срамной нерв принимает участие в иннервации внутренних органов полости малого таза, наружных половых органов, мышц промежности и кожи области промежности, слизистую оболочку мочеиспускательного канала. Топографически нерв можно разделить на две части: внутритазовую и внетазовую (промежностную).
Ветви внутритазовой части срамного нерва
1. Мышечные ветви отходят от нерва в полости малого таза и направляются к мышце, поднимающей задний проход (m. levator ani), и копчиковой мышце (m. coccygeus) (эту мышцу может иннервировать ветвь, общая с m. levator ani).
2. Средние прямокишечные нервы, соединяясь с ветвями подчревного сплетения, подходят к той части прямой кишки, которая располагается выше m. levator ani; ряд нервных стволиков входит в толщу этой мышцы.
3. Нижние пузырные нервы, так же как и предыдущие, соединяются с ветвями подчревного сплетения и следуют к области дна мочевого пузыря, к мышце, сжимающей мочевой пузырь (m. sphincter vesicae).
4. Влагалищные нервы, соединяясь с ветвями подчревного сплетения, направляются к верхним отделам влагалища.
Ветви внетазовой (промежностной) части срамного нерва
Срамной нерв выходит из полости малого таза в сопровождении медиально лежащих от него внутренних срамных сосудов (vasa pudenda interna), через щель под грушевидной мышцей. Далее он ложится на заднюю поверхность седалищной ости (spina ischiadica), огибает ее и, пройдя через малое седалищное отверстие (foramen ischiadicum minus), возвращается в полость таза, располагаясь ниже мышцы, поднимающей задний проход (m. levator ani), в седалищно-ректальном углублении (fossa ischiorectalis), где он идет по ее латеральной стенке, в толще фасции внутренней запирательной мышцы.
В седалищно-ректальном углублении срамной нерв делится на свои ветви:
а) Нижние прямокишечные нервы (nn. rectales inferiores) располагаются наиболее медиально, следуют к промежностной части прямой кишки, наружному сфинкетру заднего прохода (m. sphincter ani externus) и к коже области заднепроходного отверстия.
б) Промежностные нервы (nn. perineales) следуют в сопровождении сосудов промежности (vasa perinei) и являются наиболее поверхностным из концевых ветвей срамного нерва.
в) Задние мошоночные нервы (nn. scrotales posteriorei) или задние губные нервы (nn. labiates posteriores) - поверхностно лежащая группа ветвей, направляющихся к коже области промежности и к коже задней поверхности мошонки (больших срамных губ); эти нервы соединяются с нижними прямокишечными нервами, а также с промежностными ветвями заднего кожного нерва бедра.
г) Мышечные ветви - более глубоко располагающиеся нервные стволики, которые следуют к передним отделам наружного сфинкетра заднего прохода (m. sphincter ani externus), поверхностной поперечной мышцы промежности (m. transversus perinei superficialis), луковично-губчатой мышцы (m. bulbospongiosus) и к седалищно-пещеристой мышцаы (m. ischiocavernosus).
д) Дорсальный нерв полового члена (n. dorsalis penis) или дорсальный нерв клитора (n. dorsalis clitoridis) является верхней ветвью срамного нерва. Он следует в сопровождении артерии полового члена (короткой ветви внутренней срамной артерии) по внутренней поверхности нижней ветви седалищной и лобковой костей и, проходя через мочеполовую диаграмму, ложится вместе с дорсальной артерией мужского полового члена (a. dorsalis penis) или клитора (clitoridis) на спинку мужского полового члена или клитора у женщин, где разветвляется на свои концевые ветви в коже и в пещеристых телах мужского полового члена, достигая его головки, а у женщин достигает больших и малых срамных губ. На своем пути нерв посылает стволики к m. transversus perinei profundus, m. sphincter urethrae membranaceae и к нервному пещеристому сплетению (plexus cavernosus penis (clitoridis)).
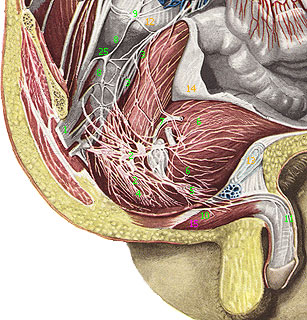
1 - крестцовое сплетение (plexus sacralis); 2 - нижнее подчревное (тазовое) сплетение, передняя часть (plexus hypogastricus inferior (pars ventralis)); 3 - нижнее подчревное (тазовое) сплетение, задняя часть (plexus hypogastricus inferior (pars dorsalis)); 4 - прямокишечное сплетение (plexus rectalis); 5 - простатическое сплетение (plexus prostaticus); 6 - мочепузырное сплетение (plexus vesicalis); 7 - семявыбрасывающепроточное сплетение (plexus deferentialis); 8 - симпатический (пояснично-крестцовый) ствол (truncus sympathicus (truncus lumbosacralis)); 9 - пояснично-крестцовый узел симпатического ствола (ganglion lumbosacrali trunci sympathici); 10 - срамной нерв (n. pudendus); 11 - правый дорсальный нерв полового члена (ветви) (n. dorsalis penis dexter); 12 - крестцовый мыс (promontorium; сакровертебральный угол); 13 - лобковый симфиз (symphysis pubica); 14 - брюшина (peritoneum); 15 - луковично-губчатая мышца (m. bulbocavernosus); 16 - нижние прямокишечные нервы; 17 - мышечные нервы срамного сплетения; 18 - промежностный нерв; 19 - ветвь промежностного нерва к предстатетльной железе; 20 - ветвь промежностного нерва к мошонке; 21 - правая луковично-мочеиспускательная железа мочеиспускательного канала; 22 - предстательная железа; 23 - мочевой пузырь; 24 - прямая кишка; 25 - крестцовый узел симпатического ствола (ganglion sacrali (trunci) sympathici)
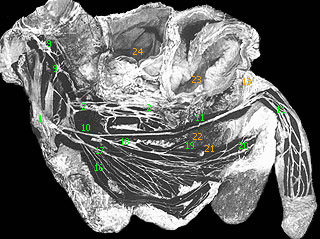
Симпатическая часть автономной нервной системы
Центральный отдел симпатической части автономной нервной системы состоит из многочисленных мультиполярных клеток (neurocytes multipolares), представляет собой группу ганглиозных клеток в сером веществе спинного мозга, образующих в совокупности так называемый симпатический центр (промежуточно-боковое ядро, nucleus intermediolateralis), правое и левое ядра, которые залегают в боковых рогах спинного мозга на протяжении от восьмого шейного до второго-третьего поясничных сегментов.
Периферический отдел симпатической части автономной нервной системы состоит из правого и левого симпатических стволов (с включенными в их состав узлами) и нервов, отходящих от этих стволов, а также из образуемых нервами и узлами сплетений, залегающих вне или внутри органов.
Каждый симпатический ствол (truncus sympaihicus), представляет собой длинный тяж, прерываемый по своему ходу различной величины (большей частью веретенообразной формы) узлами симпатического ствола (ganglia trunci sympathici), которые связаны между собой межузловыми ветвями (rr. interganglionaies).
Правый и левый симпатические стволы лежат по соответствующим сторонам позвоночного столба от уровня основания черепа до вершины копчиковой кости, где, заканчиваясь, соединяются в непарном копчиковом узле. В каждом из симпатических стволов различают шейную часть симпатического ствола (pars cervicalis trunci sympathici), грудную часть симпатического ствола (pars thoracica trunci sympathici), поясничную часть симпатического ствола (pars lumbalis trunci sympathici) и крестцовую часть симпатического ствола (pars sacralis trunci sympathici).
Узлы симпатического ствола (ganglia trunci sympathici) включены по ходу каждого симпатического ствола и представляют собой совокупность различного количества нервных клеток (neurocytes gangliae autonomicae). На протяжении симпатического ствола имеются также внутриствольные нервные клетки, одиночные или собранные в небольшие группы. Число узлов, за исключением шейного отдела, в основном соответствует числу спинномозговых нервов.
Различают шейные узлы (ganglia cervicalia), грудные узлы (ganglia thoracica), поясничные узлы (ganglia lumbalia), крестцовые узлы (ganglia sacralia) и непостоянный копчиковый узел (ganglion coccygeum).
От каждого узла симпатического ствола отходят два рода ветвей: соединительные ветви (rr. communicantes) и ветви, которые идут к автономным сплетениям (plexus autonomici).
В свою очередь различают два вида соединительных ветвей - белые ветви (rami grisei) и серые ветви (rami albi).
Каждая белая (соединительная) ветвь (ramus albus) представляет собой совокупность предузловых (преганглионарных) симпатических волокон, связывающих спинной мозг с симпатическим стволом. Она содержит мякотные (центробежные) нервные волокна (neurofibrae efferens), отростки нервных клеток боковых рогов спинного мозга, которые проходят через брюшной (передний) корешок (radix ventralis) и связывают клетки бокового рога спинного мозга с клетками узла симпатического ствола или, пройдя его, с клетками предпозвоночного узла симпатического сплетения. Эти волокна, которые отходят от клеток бокового рога и следуют к клеткам узла симпатического ствола или к клеткам узла симпатического сплетения, получили название предузловых нервных волокон (neurofibrae preganglionares).
Так как боковые рога и соответственно соединительные ядра (nucleus intermediolateralis) располагаются лишь в пределах от восьмого шейного до второго-третьего поясничных сегментов спинного мозга, то предузловые волокна для тех узлов симпатических стволов, которые располагаются выше и ниже уровня указанных сегментов, т.е. для области шеи, нижних отделов поясничной и всей крестцовой областей, следуют в толще самого симпатического ствола.
Каждая серая (соединительная) ветвь (ramus griseus) является ветвью, соединяющей симпатический ствол со спинномозговым нервом. Она содержит безмякотные (центробежные) нервные волокна (neurofibrae efferens) клеток узла симпатического ствола, направляется в спинномозговой нерв и входит в состав его волокон, достигая того или другого органа. Эти волокна носят название послеузловых {постганглионарных) волокон (neurofibrae postganglionares) и оканчиваются на периферии.
Внемозговой (периферический) отдел симпатической части автономной нервной системы топографически делят в свою очередь на головную часть (pars cephalica), шейную часть (pars cervicalis), грудную часть (pars thoracica), брюшную часть (pars abdominalis) и тазовую часть (pars pelvina).
Тазовая часть симпатического ствола (pars pelvina trunci sympathici) располагается на тазовой поверхности крестцовой кости, медиально от крестцовых отверстий.
В тазовой части симпатического ствола имеется три-четыре продолговато-овальной формы узла, книзу постепенно уменьшающихся, - крестцовые узлы симпатического ствола (ganglia sacralia trunci sympathici) и концевой непарный узел (ganglion impar). Количество и величина крестцовых и непарного узлов варьируют. Между обоими симпатическими стволами в поперечном направлении проходит на передней поверхности крестцовой кости ряд тоненьких стволиков, которые связывают правый симпатический ствол с левым. Постепенно приближаясь к срединной плоскости, оба симпатических ствола соединяются на передней поверхности I копчикового позвонка в крестцовую петлю, на середине которой располагается копчиковый узел.
От крестцовых и копчикового узлов симпатического ствола отходят соединительные и внутренностные ветви.
1. Серые (соединительные) ветви (rr. grisei) отходят от латеральной поверхности каждого узла и входят в состав передних ветвей крестцовых и копчикового нервов, достигая в составе этих нервов сосудов и мышц туловища и нижних конечностей, а также желез кожи и мышц волос.
2. Крестцовые внутренностные нервы (nn. splanchnici sacrales) отходят преимущественно от медиального края симпатических узлов пограничного ствола и в составе сплетений малого таза достигают органов этой полости.
Нижнее подчревное сплетение
Нижнее подчревное (тазовое) сплетение (plexus hypogastricus inferior (pelvinus)) парное; оно является продолжением непарного верхнего подчревного сплетения. Правое и левое сплетения располагаются по сторонам прямой кишки, между ней и подчревными сосудами, на поверхности диафрагмы таза (m. levator ani).
Нижнее подчревное сплетение представляет собой пластинку, в которой имеется задняя (дорсальная) узкая часть, являющаяся продолжением верхнего подчревного сплетения, и передняя (вентральная) широкая часть ромбовидной формы. Вентральная часть сплетения располагается в пространстве, ограниченном снаружи передними ветвями второго и третьего крестцовых нервов; дорсально - участками фасции таза и пристеночного листка брюшины, которые соответствуют боковой периферии прямой кишки; изнутри и вентрально - боковой поверхностью семенных пузырьков у мужчин или боковой стенкой влагалища у женщин. В вентральной части, в меньшей степени в дорсальной, имеется большое количество нервных узлов различной величины и формы.
В нижнее подчревное сплетение входят.
а) Нижние отделы верхнего подчревного сплетения, продолжением которого оно является.
б) Крестцовые внутренностные нервы (nn. splanchnici sacrales) отходят от узлов крестцовой части симпатического ствола (II и III, реже от I и IV).
в) Тазовые внутренностные нервы (возбуждающие, эрегирующие нервы) (nn. splanchnici pelvini (nn. erigentes)), которые отходят от передних ветвей второго, третьего и четвертого, реже еще и от первого и пятого крестцовых нервов; в составе их идут парасимпатические волокна; проводят парасимпатические волокна от крестцовых парасимпатических ядер в plexus hypogastricus inf.; иннервируют нисходящую ободочную, сигмовидную и прямую кишки, органы таза и наружные половые органы.
От нижнего подчревного сплетения отходит большое количество различных по длине и толщине ветвей, которые принимают участие в образовании так называемых вторичных сплетений.
1. Среднее прямокишечное сплетение (plexus rectalis medius) образуется большей своей частью за счет средних прямокишечных нервов, отходящих от нижних подчревных сплетений, и меньшей частью за счет ветвей от верхнего прямокишечного сплетения. Незначительное количество его ветвей сопровождает среднюю прямокишечную артерию, остальные следуют к верхнему и нижнему прямокишечным сплетениям.
2. Нижнее прямокишечное сплетение (plexus rectalis inferior) образуется ветвями нижних прямокишечных нервов (nn. rectales inferiores), отходящих от срамных нервов (nn. pudendi), а также ветвями от нижнего подчревного и среднего и верхнего прямокишечных сплетений.
3. Пузырное сплетение (plexus vesicalis) располагается по обеим сторонам мочевого пузыря в виде парного сплетения и представляет собой соединение нервных узлов и ветвей; среди ветвей различают:
а) верхние нервы мочевого пузыря, которые направляются к верхним отделам мочевого пузыря и частично поднимаются по мочеточнику;
б) нижние нервы мочевого пузыря, которые следуют к нижним отделам мочевого пузыря и к мочеточнику у места впадения его в пузырь.
Пузырное сплетение имеет связи у мужчины со сплетением семявыносящего протока, предстательным и пещеристым сплетениями, у женщины - с маточным и влагалищным сплетениями.
4. Сплетение семявыносящего протока (plexus deferentialis) сопровождает семявыносящий проток у мужчин. В образовании сплетения принимают участие ветви от нижнего подчревного и пузырного сплетений. По своему ходу сплетение посылает веточки к семенным пузырькам.
5. Предстательное сплетение (plexus prostaticus) располагается на боковых и задненижней поверхностях предстательной железы; оно образуется ветвями от нижнего подчревного и пузырного сплетений. По ходу его ветвей включены небольшой величины нервные узелки. Ряд ветвей предстательного сплетения соединяется с ветвями сплетения семявыносящего протока, ряд их достигает стенки предстательной части мочеиспускательного канала.
6. Пещеристые нервы полового члена (nn. саvernosi penis) располагаются на тыльной поверхности полового члена, куда они направляются, пройдя через мочеполовой треугольник. Нервы представляют продолжение ветвей предстательного сплетения и нескольких веточек от вентральных ветвей крестцовых нервов. На дорсальной поверхности полового члена нервные стволики соединяются со стволиками дорсального нерва полового члена (n. dorsalis penis: ветвью срамного нерва, n. pudendus) и посылают большой нерв пещеристого тела и малые нервы пещеристого тела, которые, прободая белочную оболочку полового члена, разветвляются в его пещеристых телах.
Пещеристое тело клитора иннервируется ветвями нижнего подчревного сплетения.
7. Маточно-влагалищное сплетение (plexus uterovaginalis), залегая в околоматочной клетчатке, располагается главной своей массой по боковым поверхностям матки и влагалища в виде парного (правого и левого) сплетения и представляет собой скопление различной величины и формы нервных узлов и ветвей. Ветви, следуя по боковой поверхности матки, достигают нижних отделов яичникового сплетения.
Парасимпатическая часть автономной нервной системы
В парасимпатической части автономной нервной системы (pars parasympathica sistematis nervosum autonomici), как и в симпатической, различают центральный, мозговой и периферический (внемозговой) отделы.
Центральный отдел представляет собой скопление клеток, залегающих в различных участках головного и спинного мозга. Центральный отдел делится в свою очередь на мозговую (черепную) часть (pars cephalica) и крестцовую часть (pars sacralis).
Периферический отдел состоит: а) из волокон, проходящих в составе ряда черепных и спинномозговых (крестцовых) нервов к периферическим узлам, б) из периферических концевых узлов (ganglia terminalia), располагающихся или вблизи органов - внестенные (экстрамуральные) узлы, - или залегающих в стенках органов - внутренностные (интрамуральные) узлы, волокна клеток которых направляются к различным органам.
Периферический отдел парасимпатической части автономной нервной системы проходит внутри ствола III, VII, IX и X пap черепных нервов и в стволах (I), II-III-IV (V) крестцовых спинномозговых нервов. К периферическим экстрамуральным узлам относят: ресничный узел (ganglion ciliare), крылонебный узел (ganglion pterygopalatinum), ушной узел (ganglion oticum), поднижнечелюстной узел (ganglion submandibulare), узлы бронхиального и сердечного внеорганных сплетений, узлы чревного сплетения (чревные узлы, ganglia coeliaca) и узлы связанных с ним сплетений органов брюшной полости (почечных, надпочечных, печеночного, поджелудочной железы, желудочных, брыжеечных, яичковых (яичниковых), аортального, селезеночного), узлы подчревных сплетений (тазовые узлы, ganglia pelvina) и узлы связанных с ними сплетений органов полости малого таза.
К периферическим интрамуральным узлам относят те многочисленные нервно-клеточные скопления, которые залегают в стенках внутренних органов.
Волокна нервных клеток, залегающих в центрах мозговой и крестцовой частей парасимпатической части автономной нервной системы, являются предузловыми (преганглионарными, neurofibrae preganglionares); волокна нервных клеток периферических экстра- и интрамуральных узлов - послеузловыми (постганглионарными, neurofibrae postganglionares).
Крестцовая часть парасимпатической части автономной нервной системы
Центральный отдел этой части парасимпатической части автономной нервной системы залегает в сером веществе спинного мозга в области мозгового конуса, в (I) II-IV (V) крестцовых сегментах в виде парного (правого и левого), парасимпатического крестцового ядра.Отростки этих клеток - преганглионарные нервные волокна (neurofibrae preganglionares) проходят через брюшные (передние) корешки спинного мозга и следуют в составе передних ветвей (I) II-IV (V) крестцовых нервов. Выйдя вместе с ними через тазовые крестцовые отверстия, они отделяются (ответвляются) от крестцовых нервов, пересекая медиальную поверхность мышц, поднимающих задний проход, и образуют крестцовые внутренностные нервы (nn. splanchnici sacrales) и тазовые внутренние (внутренностные) нервы (nn. slanchnici pelvini; возбуждающие нервы, nn.erigentes). Далее, эти нервы соединяются с симпатическими волокнами из нижних подчревных нервов и входят в нижнее подчревное симпатическое сплетение, окружающее внутреннюю подчревную артерию, и в составе его ветвей достигают частью интрамуральных или интраорганных узлов нисходящей ободочной, сигмовидной и прямой кишки, мочевого пузыря, внутренних и наружных половых органов, а частью подходят к экстрамуральным узлам нижних подчревных сплетений, сплетений тазовых органов, кишок (вверх до сигмовидной ободочной кишки). Есть данные, что количество тазовых (возбуждающих) нервов может составлять у разных индивидуумов от трех до шести. В эти нервы также поступают симпатические волокна из сакральных симпатических ганглиев параспинальной цепочки через серые соединительные ветви. В этих узлах преганглионарные волокна переключаются на периферические нейроны. Нижнее подчревное симпатическое сплетение расположено в тазовой фасции на латеральной (боковой) стороне прямой кишки, семенных пузырьков, предстательной железы и задней части мочевого пузыря. Важные (в функциональном или эректогенном плане) ветви тазового сплетения проходят между прямой кишкой и уретрой. Они проникают через урогенитальную диафрагму вблизи уретры, либо непосредственно через ее мышечную стенку. От фасциальных ганглиев кавернозные нервы идут через заднебоковую часть семенного пузырька и предстательной железы к ее верхушке. Здесь они проходят в непосредственной близости от мембранной части уретры, сопровождая ее через урогенитальную диафрагму. Далее они располагаются по боковой поверхности мембранной части уретры, поднимаясь к 1- и 11-часовому положению часовой стрелки на проксимальном отделе луковичной части мочеиспускательного канала. На своем пути некоторые ветви иннервируют губчатое тело, другие входят в концы пещеристых тел полового члена с ветвями половой артерии и кавернозных вен. Они иннервируют спиральные артерии, кровоснабжающие пещеристые тела и трабекулярные мышцы. Их постганглионарные волокна достигают мочевого пузыря, мочеиспускательного канала, части толстой кишки (начиная от левой трети поперечной ободочной кишки - до прямой включительно), внутренних и наружных половых органов. Сосудорасширяющие волокна пещеристых тел получают название возбуждающих нервов. Среди внутренностных крестцовых нервов можно различить группу, образованную теми из них, которые, отойдя от одной из крестцовых ветвей, не соединяются между собой, а непосредственно следуют к подчревному сплетению, и группу, образованную теми из стволов внутренностных нервов, которые, отойдя от одной из ветвей крестцового сплетения, здесь же у места отхождения соединяются с внутренностными нервами, отошедшими от другой ветви крестцового сплетения. Интрамуральные и интраорганные узлы располагаются в органных сплетениях (прямокишечном, мочепузырном, маточно-влагалищном, предстательном и др.). Нейроны этих узлов являются периферическими парасимпатическими нейронами. От них отходят короткие постганглионарные волокна к рабочим органам (железам слизистых оболочек (влагалища в т.ч.), гладкой мускулатуре, кровеносным сосудам пещеристых тел). Афферентную (приносящую, центростремительную) иннервацию органы малого таза получают от нейронов крестцовых спинномозговых узлов (только <спинальную>), симпатическую - от нейронов верхнего и нижнего подчревных сплетений.
Внутристеночная (или интрамуральная) нервная система
Внутристеночная (или интрамуральная) часть автономной нервной системы представляет собой сплетения, залегающие в различных слоях стенок внутренних органов (некоторые из этих сплетений залегают в соединительной ткани, окружающей органы). Такие интрамуральные нервные сплетения, представляя собой большей частью широко- и узкопетлистые сети, особенно богаты большим количеством различной формы и величины нервно-клеточных скоплений в виде так называемых интрамуральных узлов или иногда отдельных нервных клеток, включенных по ходу петель сети.
В образовании интрамуральных сплетений принимают участие и симпатическая, и парасимпатическая части автономной нервной системы. В узлах этих сплетений заканчиваются преганглионарные парасимпатические волокна, переключаясь на постганглионарные парасимпатические нейроны.
Среди многих интрамуральных нервных сплетений особенно хорошо анатомически выявляются внутристенные сплетения сердца, трахеи, пищевода, двенадцатиперстной, тощей, подвздошной и толстой кишок, мочевого пузыря, матки и других органов.
ГЕНИТАЛЬНЫЕ ТЕЛЬЦА ДОГЕЛЯ - нервные окончания, реагирующие на давление импульсами, вызывающими половое возбуждение. В основном, сосредоточены в области половых органов и груди. Их чувствительность определяет возбудимость различных эрогенных зон
Спинномозговые сексуальные центры
В боковых рогах спинного мозга находятся скопления нейронов автономной (вегетативной) нервной системы, ответственные, в частности, за реакции, возникающие в половых органах (эрекция полового члена или клитора, эякуляция, секреция половых желез и т. п.). Нейроны управляющие эрекцией, расположены в крестцовом отделе спинного мозга, а нейроны, регулирующие эякуляцию, - в поясничном отделе. Эти скопления нейронов образуют центры эрекции и эякуляции. Такие центры являются местом переключения как простых рефлексов, так и более сложных, осуществляемых при участии высших отделов нервной системы. В отделах спинного мозга, расположенных выше крестцового и поясничного, локализуются нервные пути, по которым сексуальные раздражители передаются в головной мозг или из него. Поражение самих центров или проводящих путей вызывает недостаточность или выпадение соответствующей реакции со стороны половых органов. Подобный эффект, но значительно менее выраженный вызывает поражение нисходящих нервных путей, проводящих нервные импульсы из головного мозга к спинномозговым центрам. Поражение нервных путей, по которым передаются раздражения из половых органов к мозгу, вызывает снижение чувства сексуального наслаждения; у людей с невысокой сексуальной возбудимостью такое поражение устраняет переживание оргазма.
Относительно точной локализации центров эрекции и эякуляции существуют различные мнения. Согласно Orthner, центр эрекции находится в третьем крестцовом сегменте (sIII), а центр эякуляции - в первом поясничном сегменте (LI).
По другим сведениям, центр эрекции расположен в трех первых крестцовых сегментах (автономной системы крестца) (sII, sIII, sIV) о чем свидетельствует тот факт, что поражение их исключает возможность появления эрекций. Указывается, что электрическая стимуляция каждого из крестцовых корешков (sII, sIII, sIV) может вызывать эрекцию у мужчин. Считается установленным, что наибольшее количество эректогенных волокон расположено в sIII корешке. Меньшее количество эректогенных волокон идет в sII или sIV корешке. Особенностью является то, что у любого мужчины активными (в отношении эрекции) являются только два из трех корешков.
Центр эякуляции пространственно более протяженный и качественно дифференцированный. Он локализуется в трех первых поясничных сегментах (LI, LII, LIII), где располагаются нейроны симпатической нервной системы и двух (трех) сегментах крестцового отдела (sIII, sIV; sII, sIII, sIV), где находятся нейроны парасимпатической нервной системы. Такая локализация центров обусловливает возможность изолированного поражения одной из функций (например, эякуляции) при сохранении другой основной функции (эрекции). При этом может также отмечаться <расщепление> между эякуляцией и переживанием оргазма. В нормальных условиях начало оргазма на несколько секунд опережает эякуляцию. Однако многие мужчины, перенесшие операции на вегетативной (автономной) нервной системе, переживают оргазм, но не имеют эякуляций. В нормальных условиях функция спинномозговых центров зависит от высших отделов нервной системы, прежде всего - от гипоталамуса и коры головного мозга. Разнообразные внешние раздражители, как общее настроение и самочувствие, а также представления и воображение могут вызывать, усиливать или тормозить рефлекторные сексуальные реакции. Эти центр могут функционировать и автономно, т. е. без раздражений, поступающих из высших отделов нервной системы.
Наблюдения над людьми, у которых была нарушена целостность спинного мозга выше уровня локализации сексуальных центров, свидетельствует о том, что полное прерывание нервных путей не исключает возможности появления эрекций вследствие механической стимуляции половых органов. Это показывает, что такие эрекции возникают независимо от влияния коры головного мозга и других высших отделов нервной системы. Рефлекторная дуга, обеспечивающая эрекцию, проходит на уровне спинного мозга, что обусловливает сохранность определенной автономности функционирования спинномозговых сексуальных центров. Этим, видимо, объясняются рефлекторные семяизвержения, которые мужчина <не чувствует> и которыми не может управлять, поскольку они протекают независимо от состояния и функциональной активности высших отделов нервной системы.
У человека полное пересечение спинного мозга вызывает паралич всех функций, иннервируемых спинным мозгом ниже места его поражения. В первое время после такого повреждения эрекции и эякуляции отсутствуют, менструальный цикл задерживается; отсутствует также способность переживать оргазм под влиянием стимуляции половых органов. Позже наступают атрофические изменения в яичках. Через определенное время некоторые половые функции восстанавливаются, особенно в тех случаях, когда непрерывность спинного мозга нарушена не полностью. В первую очередь возобновляются эрекции, а затем эякуляции. Менструации появляются через 1-6 мес. Наиболее поздно восстанавливается способность к переживанию оргазма под влиянием стимуляции половых органов. Через некоторое время после поражения спинного мозга отмечается снижение полового влечения, хотя физиологически оно обусловлено функцией центральных механизмов головного мозга. Таким образом, сексуальные функции, непосредственно зависящие от спинного мозга, наиболее полно нарушаются в первое время после его поражения, а затем постепенно, по мере угасания процесса, вызвавшего поражение спинного мозга, появляются тенденции к их восстановлению.
Большое значение имеет уровень поражения спинного мозга. Если оно произошло выше поясничного отдела, то чаще всего сохраняется способность к сексуальным реакциям со стороны половых органов. Поражение ниже грудных сегментов вызывает более серьезные изменения, а поражение на уровне сексуальных центров полностью исключает способность к эрекциям и эякуляциям.
В сексуальных реакциях, в основе которых лежит спинномозговой рефлекс, выделяют пять составных частей рефлекторной дуги, по которой должно пройти раздражение, чтобы вызвать эту реакцию. Этими составными частями являются:
рецептор (чаще всего половые органы),
проводящие пути (чувствительные нервы),
центр (сексуальные центры спинного мозга),
отводящие пути (вегетативные нервы) и
эффектор (половые органы).
При воздействии половых раздражителей на рецептор в нем начинается электрический процесс, который движется вдоль нервного волокна по закону распространения нервного импульса. Частота импульсов пропорциональна силе раздражителя; сила же его закодирована в частоте потенциала действия.
Эрекционный рефлекс вступает в действие при раздражении тактильных рецепторов. Раздражение передается по дорсальному нерву полового члена или клитора, а далее - по срамному нерву в центр эрекции в спинном мозге. Отводящие пути образуют парасимпатические волокна, проходящие через передние корешки, срамной нерв и тазовые нервы к подвздошному сплетению, где заканчиваются в тазовых ганглиях. Постганглионарные волокна идут к кровеносным сосудам и пещеристым телам полового члена или клитора.
Эякуляционный рефлекс имеет такие же приводящие пути, как и эрекционный рефлекс, однако в этом случае суммирование возбуждения связано с нарастанием сексуального наслаждения и приводит к оргазму, что у мужчин сопровождается эякуляцией, а у женщины - судорожным сокращением мышц матки. В спинном мозге суммирование возбуждения в эреционном центре приводит в конце концов к переходу его в центр эякуляции, расположенный в поясничных сегментах (симпатический центр), и в центр эякуляции, находящийся в крестцовых сегментах (парасимпатический центр). Из поясничного центра эякуляции возбуждение распространяется через передние корешки, поясничные ганглии и подвздошный нерв к тазовым ганглиям. Выходящие из них постганглионарные волокна у мужчины передают возбуждение к гладким мышцам яичек, придатков, семявыносящих путей, семенных пузырьков и предстательной железы. Их судорожное сокращение обусловливает выброс содержимого придатков и семенной жидкости из семенных пузырьков и предстательной железы в предстательную часть мочеиспускательного канала. Из крестцового центра эякуляции возбуждение поступает через передние корешки и спинномозговой конус к поперечнополосатой мускулатуре (седалищно-пещеристая и луковично-пещеристая мышцы), судорожное сокращение которых приводит к извержению семени через мочеиспускательный канал. У женщины возбуждение, идущее из спинномозгового центра эякуляции (точнее - из центра оргазма), вызывает, в частности, судорожное сокращение мышц матки и влагалища, а особенно - промежности.
Спинномозговые сексуальные рефлексы <приводятся в действие> гормонами. Достаточно высокое содержание половых гормонов обусловливает в ряде случаев спонтанность протекания этих рефлексов (ночные поллюции, переживание оргазма). Такие рефлексы могут сохраняться даже после кастрации и наступления климакса, так как, несмотря на отсутствие половых гормонов, продуцируемых половыми железами, определенное количество их вырабатывает кора надпочечников.
Поражение отводящих путей в составе рефлекторной дуги может приводить к серьезному нарушению сексуальных функций или полному их угасанию.
Спина
Спина символизировала движение вперед. Ветхозаветный Бог показался Моисею со спины, чтобы тот не увидел его лица и не погиб от силы небесного света (Исх., 33, 23). Постижение истинного знания или попытка хоть немного приблизиться к Богу возможна только <вдогонку>. Григорий Нисский писал, что когда Моисей попросил Бога показать свою славу, то <глас свыше> ответил, что <просимое невместимо для жизни человеческой>. Моисей видит лишь <задняя Божия>, то есть смотрит на спину Бога. Истинное богопознание есть следование за Богом, <а идущий вослед видит сзади>.
В натуралистических стихах немецкого поэта XVIII века образ изуродованной палачами спины Христа был мистически сопоставлен с обозначающей воскресение <всепрекраснеишеи радугой>. В изображениях Страшного суда Христос иногда сидит на ней.
Существовало убеждение, что спина - это наиболее уязвимая для демонических сил часть человеческого тела. Умирающий должен лежать на спине, чтобы видеть небо и чтобы дьявол не смог подойти к нему незаметно для ангела-хранителя.
Воин обязан иметь крепкие руки и мощную спину. Пока оглашенные после ритуального очищения органов чувств отрекались от дьявола, им, как атлетам, готовящимся к поединку, умащивали грудь и спину.
Мистики утверждали, что духовный ореол находится в спине человека, и урон, нанесенный ей, - это урон душе. Рана на спине означала трусость и бегство, физический позор накладывал отпечаток на душу человека.
Цезарий Гейстербахский писал, что у дьявола нет спины. Поэтому у него нет и души, что доказывает его безжалостность. <Хотя мы и принимаем человеческий вид, но спин у нас нет>, - сообщает бес, объясняя, почему он пятится задом. Полагали, что не имеющего спины дьявола можно увидеть только спереди, и эта мистическая одномерность выдает его нравственную <плоскостность> - в нем нет ни малейшего следа добра, и он выражает одно зло.
Демонологи учили, что спин не имеют и ведьмы. Их взгляда боялись и подводили к судьям спиной. Верили, что во время пасхальной заутрени все колдуны стоят спинами к алтарю. Индонезийские вредоносные понтианаки - души женщин, умерших во время родов, - имеют отверстия в спине, то есть ее как бы и нет.
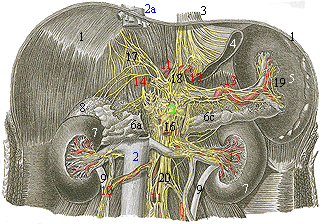
Солнечное сплетение (S) и окружающие органы: 1 - грудная диафрагма; 2 -
нижняя полая вена (inferior vena cava) (а - с печеночными венами, hepatic veins); 3 -
пищевод (esophagus); 4 - тело желудка с ветвями блуждающих нервов (nn. vagus); 5 - селезенка (lien, spleen); 6 - поджелудочная железа (а - голова, с - хвост) (pancreas); 7 - почка (ren); 8 - надпочечная (адреналиновая) железа (suprarenal (adrenal) gland); 9 - мочеточник (ureter); 10 - внутренние семенные артерия, вена с внутренним семенным нервным сплетением (internal spermatic artery and vein, internal spermatic plexus); 11 - нисходящая брюшная аорта (descending abdominal aorta); 12 - левая желудочная артерия (gastric artery); 13 - левая желудочная артерия (lienalis (splenic) artery); 14 - печеночные артерия и нервное сплетение (hepatic artery, hepatic plexus); 15 - почечные артерия и нервное сплетение (renal artery, renal plexus); 16 - верхнее брыжеечное сплетение (superior mesenteric plexus); 17 - диафрагмальное, грудобрюшное сплетение (phrenic plexus); 18 - желудочное сплетение (gastric plexus)
; 19 - селезеночное сплетение (splenic plexus); 20 - нижнее (брюшное) аортное сплетение (inferior
(abdominalis) aortic plexus)
Солнечное сплетение
Солнечное сплетение (solaris, чревное сплетение, coeliacus, celiac (solar) plexus, plexus celiacus),
непарное вегетативное сплетение, совокупность нервных элементов, концентрирующихся в брюшной полости вокруг начала чревной и верхней брыжеечной артерий человека,
на чревном стволе.
Dense cluster of nerve cells and supporting tissue, located behind the stomach in the region of the celiac artery just below the diaphragm. Rich in ganglia and interconnected neurons, the solar plexus is the largest autonomic nerve center in the abdominal cavity. Through branches it controls many vital functions such as adrenal secretion and intestinal contraction. Popularly, the term "solar plexus" may refer to the pit of the stomach. A blow to that area, if it penetrates to the true solar plexus, not only causes great pain but may also temporarily halt visceral functioning.
Образовано nn. splanchnici majores et minores, ветвями n.
vagus, последнего грудного и двух первых поясничных ганглиев симпатического
ствола; содержит чревные ганглии; формирует plexus hepaticus, lienalis et
gastricus; принимает участие в образовании ряда сплетений брюшной полости. В состав
солнечного сплетения входят правый и левый чревные узлы, непарный верхний
брыжеечный узел и многочисленные нервы, которые отходят от узлов в разные
стороны наподобие лучей солнца (отсюда название). Узлы солнечного сплетения состоят из многоотростчатых нервных клеток, на телах и отростках которых заканчиваются синапсами разветвления преганглионарных волокон, прошедших без перерыва узлы пограничного симпатического ствола. Нервы
солнечного сплетения, помимо чувствительных и парасимпатических волокон, содержат многочисленные постганглионарные симпатические волокна, которые являются отростками клеток его узлов и иннервируют железы и мускулатуру сосудов диафрагмы, желудочно-кишечного тракта, селезёнки, почек с надпочечниками и других органов.
Лучшие игры с реальным выводом денег!<<<
|